各部門のご紹介
放射線技術科


放射線技術科は、放射線診断科(本館1階)と放射線治療科(新館地下1階)に分かれて業務を担っています。放射線診断科では、X線レントゲン単純撮影検査、マンモグラフィ検査、X線透視検査、骨塩定量骨密度検査、CT検査、MRI検査、核医学検査、放射線カテーテル治療等を行っています。放射線治療科では、高精度の放射線治療を装置を駆使し、腫瘍等への放射線治療を行っています。
患者さんに寄り添いつつ、安全でより良い医療を提供するようスタッフ一同連携して日々業務に取り組んでいます。
各検査・治療の概要、流れ、注意事項等を紹介します。
X線レントゲン単純撮影検査
〈概要〉
X線を照射して、体内の様子を写し出す検査です。胸部・腹部だけでなく、全身の骨を撮影することが可能です。
胸部では、肺の病変を見つけるだけでなく、大動脈や心臓の形態も検察することができます。
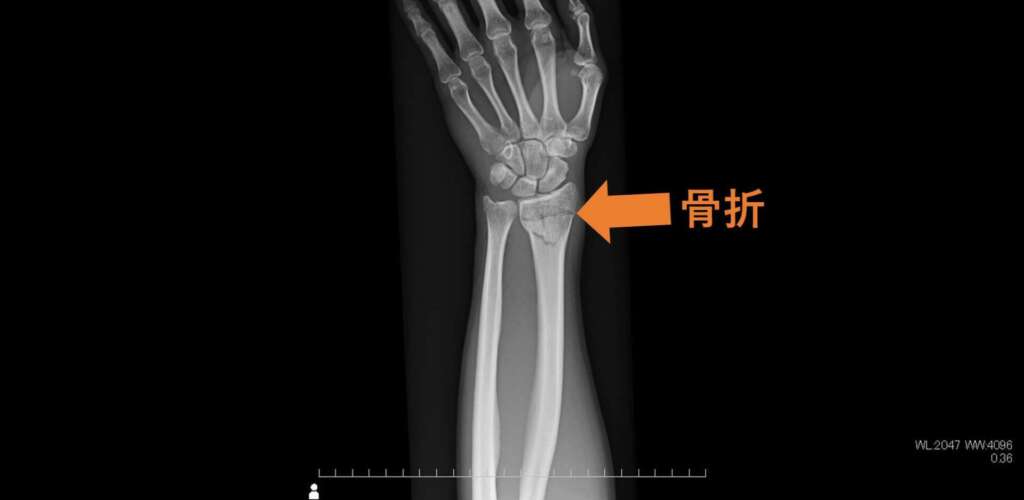
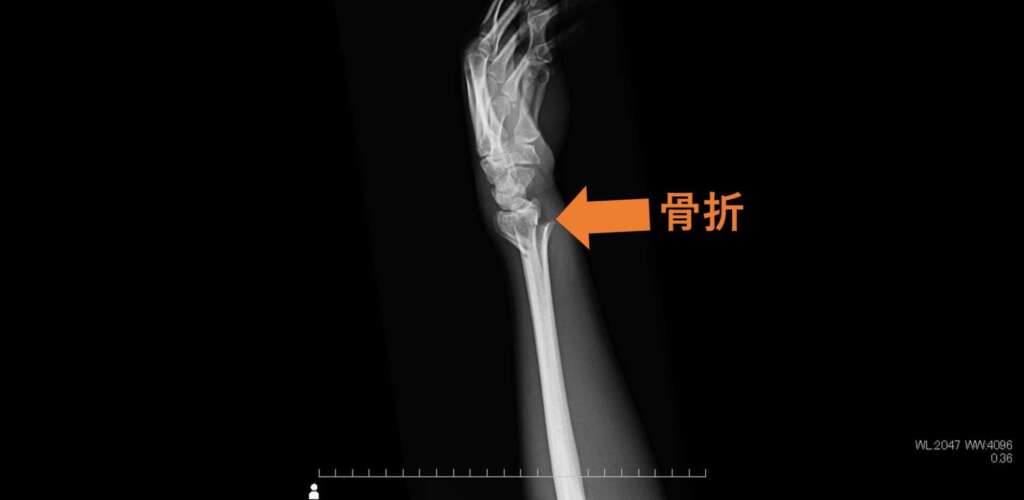
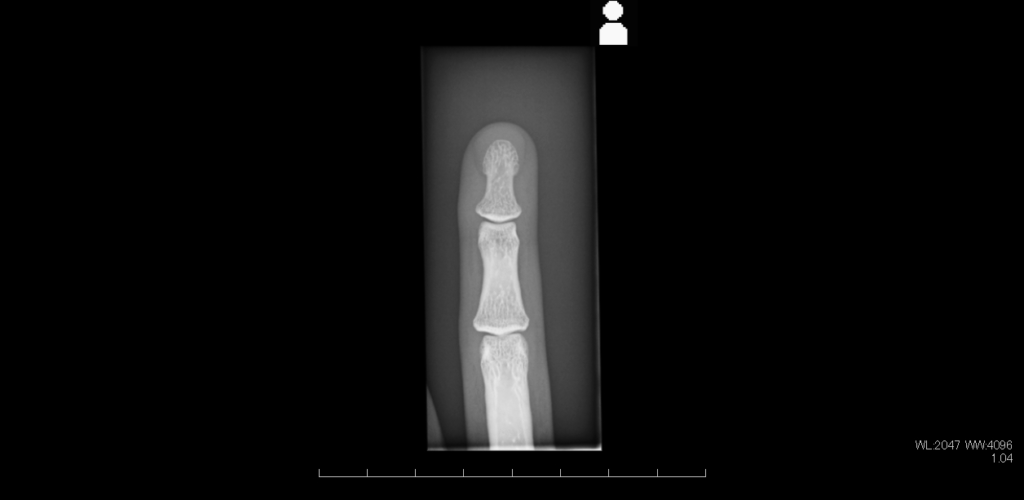
全身の骨の撮影では、骨折や関節の変化を明瞭に観察することができます。
〈装置の特徴〉
人体を透過したX線をデジタル信号に変換して画像化する際に、デジタルラジオグラフィーシステム(DR)を用いて検査を行っています。DRを用いることで、撮影後すぐに画像が表示され、かつ、細部まで観察することができます。また、検査で用いる放射線量も、従来よりも少ない量で検査が行えます。当院では、全ての撮影でDRを用いています。

〈検査の流れ〉
受付
本館1階放射線診断科受付にファイルを出し、待合所にてお掛けになってお待ちください。
*受付時に本人確認をします。
前室移動
技師が待合所に呼びに来ます。
技師と一緒に検査室前に移動します。
撮影する範囲に金属やボタン等がないか確認し、必要に応じて検査着に着替えます。
*前室は鍵がかけられます。持ち物は前室に置いていただきます。
検査
本人確認をした後、検査室に入室、順次撮影を行います。
*息止めが必要な撮影では、合図に合わせて息止めをしていただきます。
*検査時に痛みがあれば遠慮なく技師に申し出てください。
退室
撮影終了後、前室にて着替え、荷物を持って退室します。
退室後は、次の予定(他の検査・診察・会計等)にお進みください。
*お忘れ物にご注意ください。
〈注意事項〉
- 撮影する範囲内に写りこむ可能性がある物は、前室にて外していただきます。
例:金属類、使い捨てカイロ、磁気治療器、シップ、プラスチック(ボタンやキャミソール等)、塗料が厚いプリントの洋服 - インスリンポンプや持続グルコース測定器を装着している場合は必ず外してから検査を受けていただきます。
*メーカー添付文書に放射線による影響が発生する可能性があるため、必ず外すよう明記されています。 - 小児や乳幼児の患者さんを撮影する際に、付添人に身体を抑えていただく場合があります。
- 妊娠の可能性がある場合は、診察時に医師又は看護師にお伝えください。
- 検査に対して不安がある場合は、スタッフにお伝えください。
〈放射線被ばくについて〉
放射線検査の被ばくについて、ガイドライン(日本の診断参考レベル2020)が出ており、当院でもガイドラインと比較して『適正な放射線の量で検査できていること』を調査し、管理しています。当院の一般撮影検査の放射線量は、ガイドラインよりも約10~60%ほど低い数値で検査を行っています(下図参照)ので、被ばくを過度に心配することなく、安心して検査を受けてください。被ばくについて心配であれば、お気軽に放射線技師までお声がけください。個別の放射線被ばく相談も対応しています。*(下図において)数値が低いほど放射線被ばくが少ないとお考えください。

マンモグラフィ検査(乳房撮影)
〈概要〉
乳房専用のX線撮影検査になります。乳房全体を圧迫し、薄く伸ばした状態で撮影します。乳房を薄く伸ばすことで正常な乳腺の重さが少なくなり、腫瘤の形状や辺縁が観察しやすくなります。マンモグラフィは、乳房を触ってもわからないようなタイプの乳がん(石灰化病変)を描出することに優れています。
乳房を圧迫する際には、痛みを感じる場合があります。痛みや刺激に弱い方は、事前に主治医にご相談ください。検査中に強い痛みを感じった場合には、我慢せず担当者にお伝えください。
検査は、必ず情勢技師が担当します。検査を受ける上で、お困りのことがあれば気軽にご相談ください。
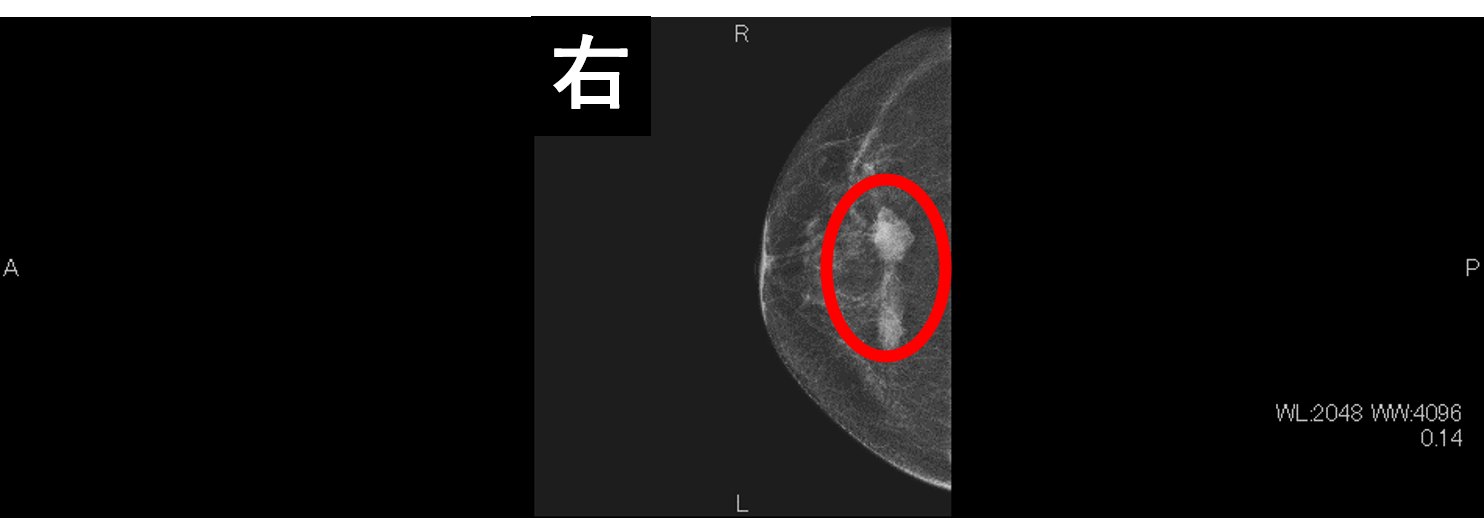
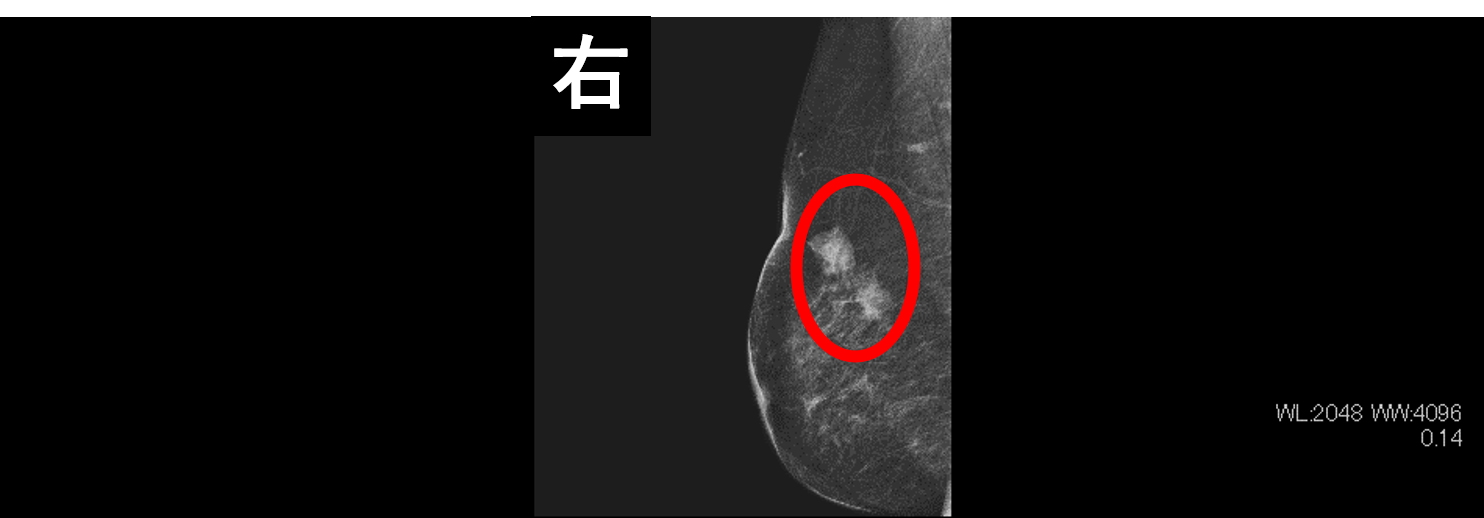
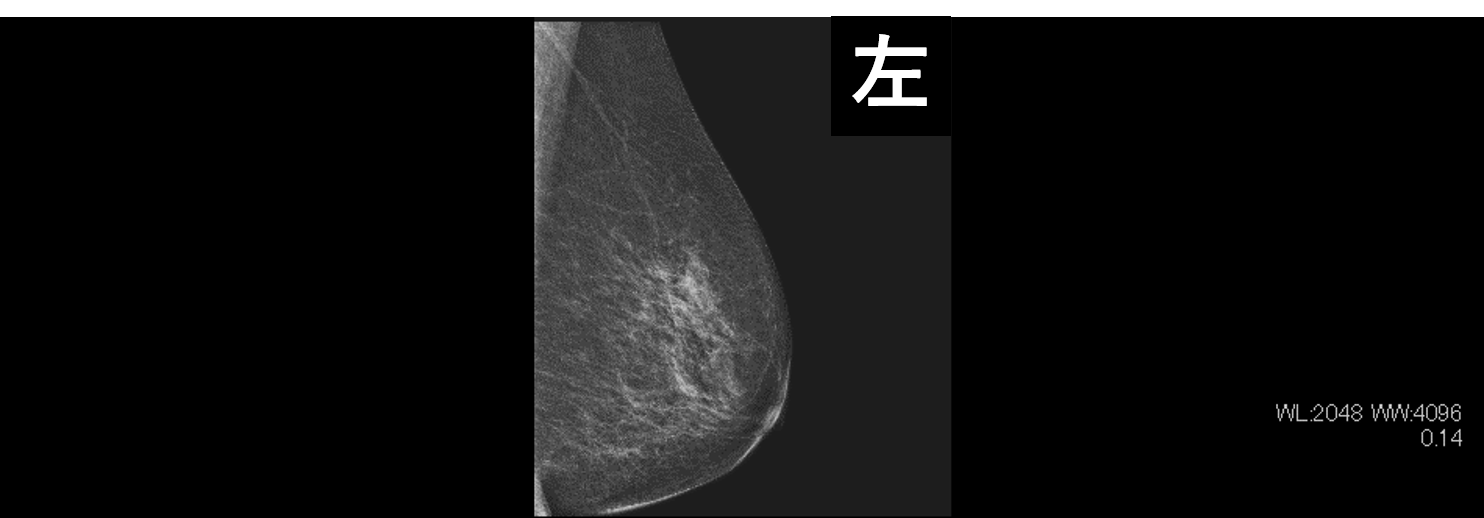
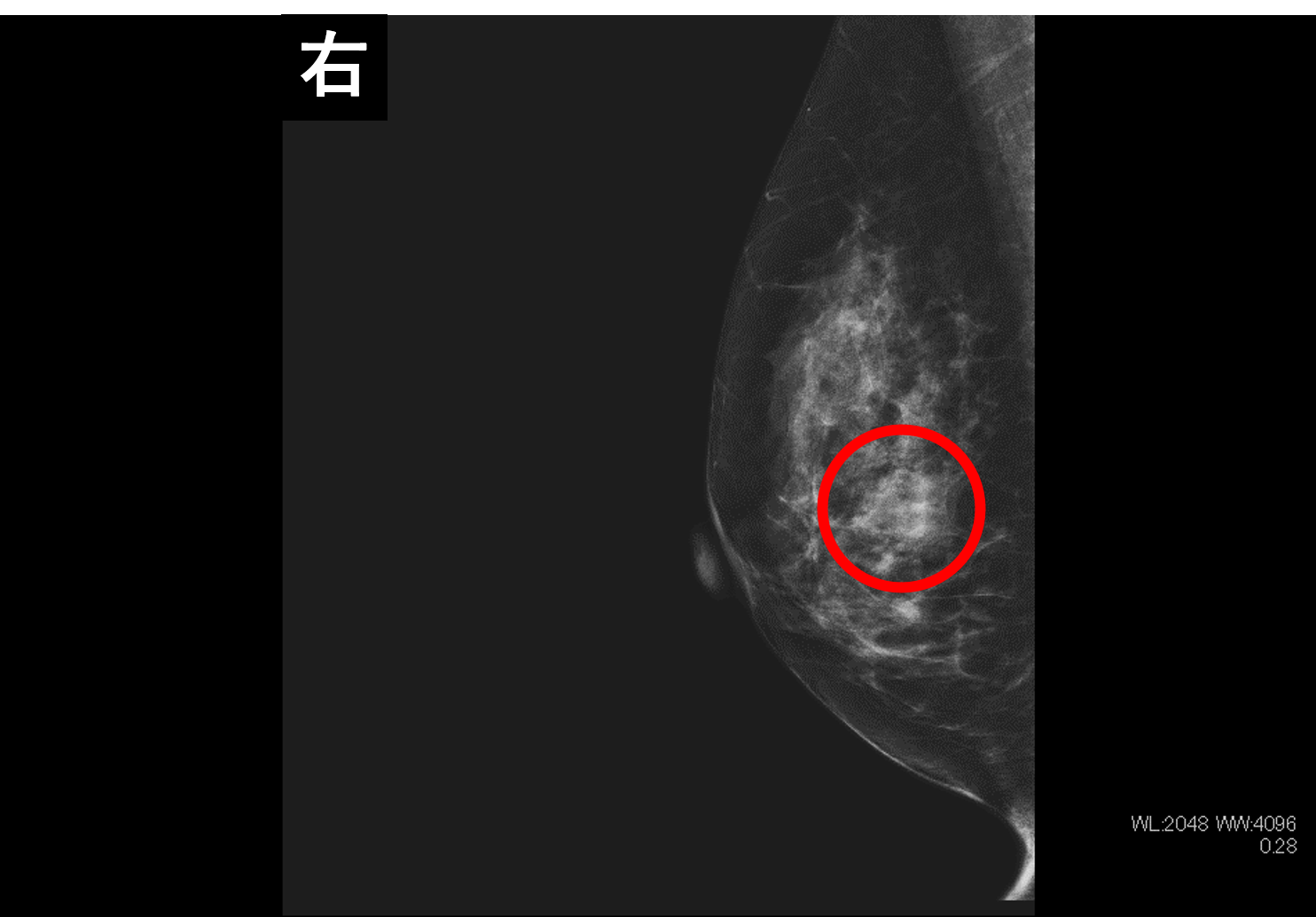
右乳房に腫瘤が2つ描出されている。
〈装置の特徴〉
2022年に装置を更新しました(Senograhpe Pristine:GEヘルスケア株式会社)。従来よりも被ばくが少なく、より鮮明な画像が提供できるようになっています。
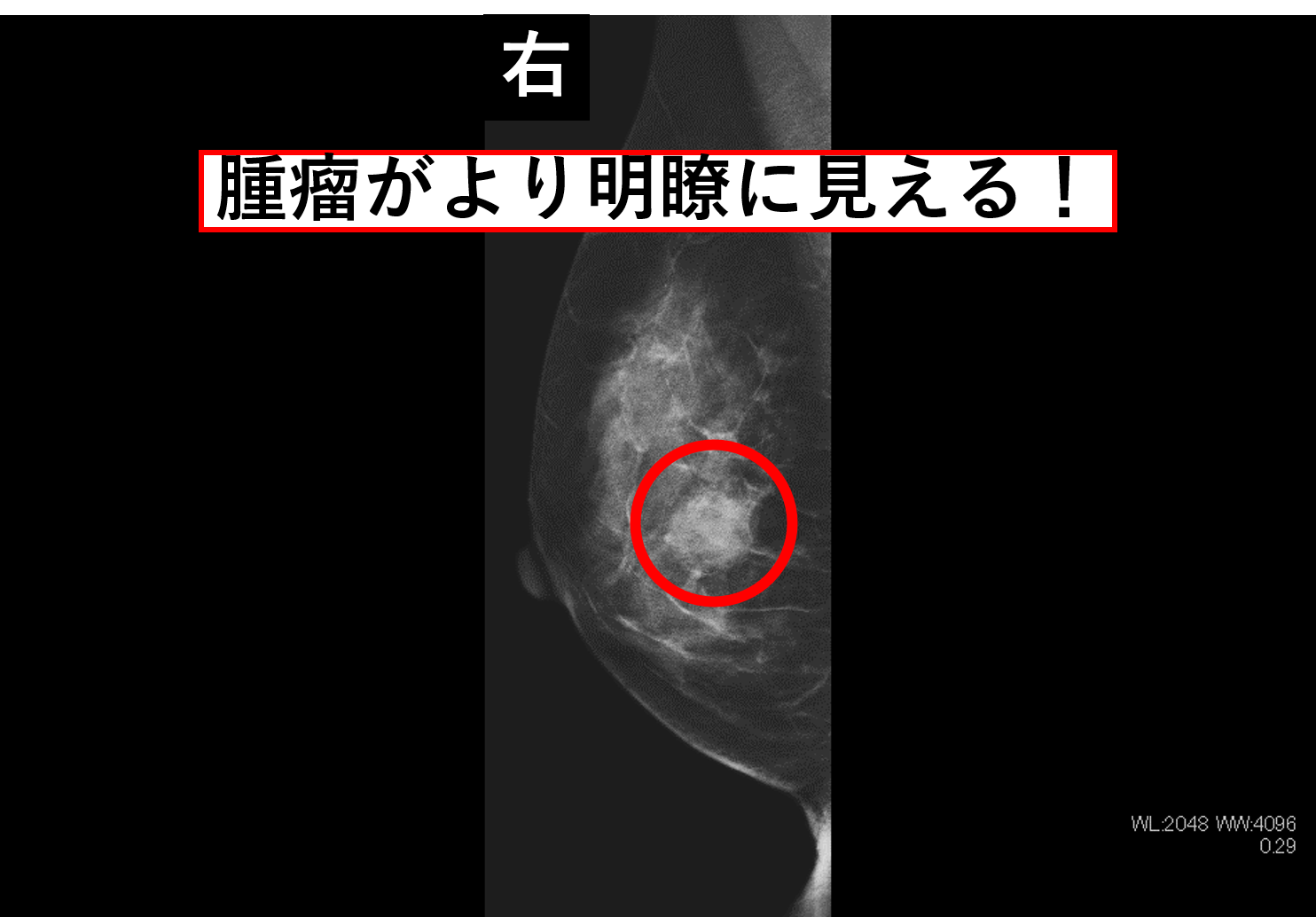
さらに、乳房を1ミリ間隔で観察可能なトモシンセシス撮影も行っています。トモシンセシス撮影を追加することで、乳腺の重なりに隠れていた病気が見つけやすくなります。
片側につき、圧迫1回で通常の撮影とトモシンセシス撮影ができます。撮影時間は10秒程度です。
〈検査の流れ〉
受付
本館1階放射線診断科受付にファイルを出し、待合所にてお掛けになってお待ちください。
*受付時に本人確認をします。
前室移動
技師が待合所に呼びに来ます。
本人確認をした後、技師と一緒に検査室前に移動します。
上半身は衣服を脱いだ状態で撮影します。
*前室は鍵がかけられます。持ち物は前室に置いていただきます。
検査
検査室に入室、順次撮影を行います。
*検査時に我慢できない痛みがあれば遠慮なく技師に申し出てください。
退室
撮影終了後、前室にて着替え、荷物を持って退室します。
退室後は、次の予定(他の検査・診察・会計等)にお進みください。
*お忘れ物にご注意ください。
〈注意事項〉
- インスリンポンプや持続グルコース測定器を装着している場合は必ず外してから検査を受けていただきます。
*メーカー添付文書に放射線による影響が発生する可能性があるため、必ず外すよう明記されています。 - ペースメーカーやポートを装着されている方は、事前にスタッフにお伝えください。
- 豊胸術を受けたことがある方は、撮影ができない場合があります。
- 妊娠の可能性がある場合は、診察時に医師又は看護師にお伝えください。
- 検査に対して不安がある場合は、スタッフにお伝えください。
〈放射線被ばくについて〉
放射線検査の被ばくについて、ガイドライン(日本の診断参考レベル2020)が出ており、当院でもガイドラインと比較して『適正な放射線の量で検査できていること』を調査し、管理しています。当院のマンモグラフィの放射線量は、ガイドラインよりも約10~20%ほど低い数値で検査を行っています(下図参照)ので、被ばくを過度に心配することなく、安心して検査を受けていただけます。被ばくについて心配であれば、お気軽に放射線技師までお声がけください。個別の放射線被ばく相談も対応しています。
マンモグラフィ検査における平均乳腺線量[mGy]
| 当院の中央値 | ガイドラインの線量 |
| 1.27 | 1.4 |
トモシンセシスにおける平均乳腺線量[mGy]
| 当院の中央値 | ガイドラインの線量 |
| 1.19 | 1.5 |
CT検査
〈概要〉
CTとは、Computed Tomograrhy(コンピュータ断層撮影)の略です。
CT検査は、エックス線を身体の周囲からあてて、輪切りの断面画像を抽出することができます。
検査方法には、造影剤を使用しない『単純CT検査』と、造影剤を使用する『造影CT検査』があります。
造影剤を使用することで、病気やけがの診断のために、より多くの情報を得ることができます。
〈装置の特徴〉
当院のCT室では、キヤノンメディカルシステムズ社製のCTを3台(1台は救命救急センター)設置しています。
高性能CT装置として、頭部や心臓を1回で撮影可能な320列CTも導入しています。AI技術などの最先端機能を用いて、被ばくを抑えつつ画質が高い画像を提供しています。
〈造影CT検査について〉
1)造影剤を用いる理由
通常のCT画像(下図左)では、正常な組織(臓器や血管など)と病気の「差」が小さく、病気を見つけにくいケースが存在します。静脈から造影剤を注入することで臓器・血管をより明瞭に描出し、病気を見つけやすくすることができます(下図右の赤矢印)。
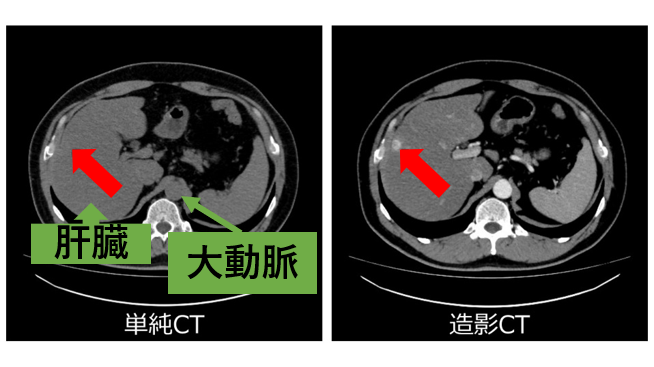
単純CTでは見つけられない病気(肝腫瘍)を造影CTで発見!
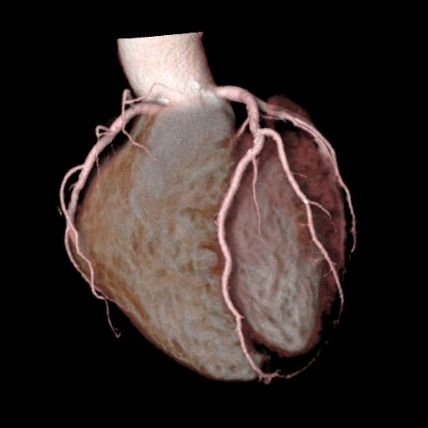
造影剤を用いて撮影すると、臓器や血管の3次元画像を作成することができます。3次元画像では、あらゆる角度から立体的に観察することができ、診断・治療に用いられています。
脳血管 3次元画像
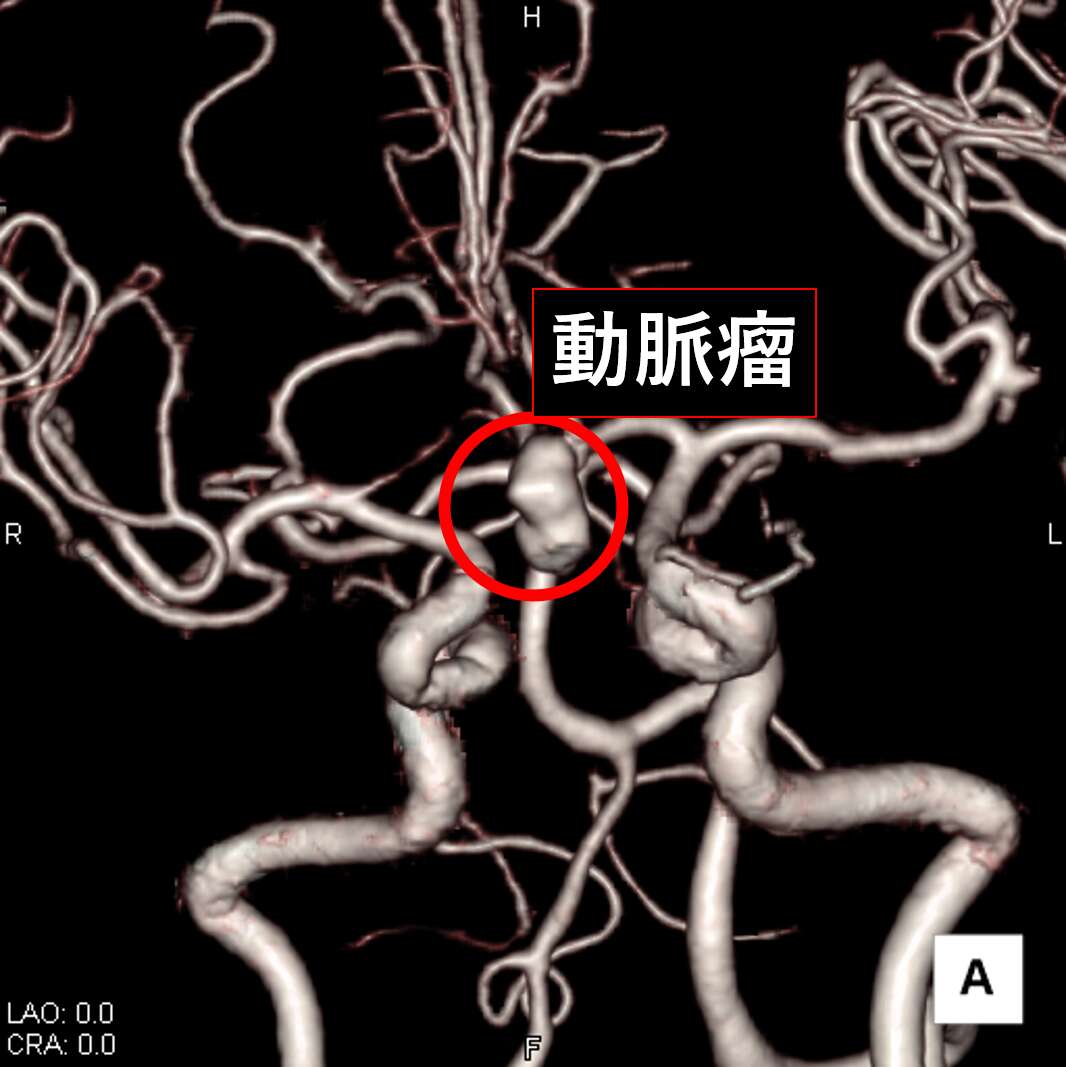
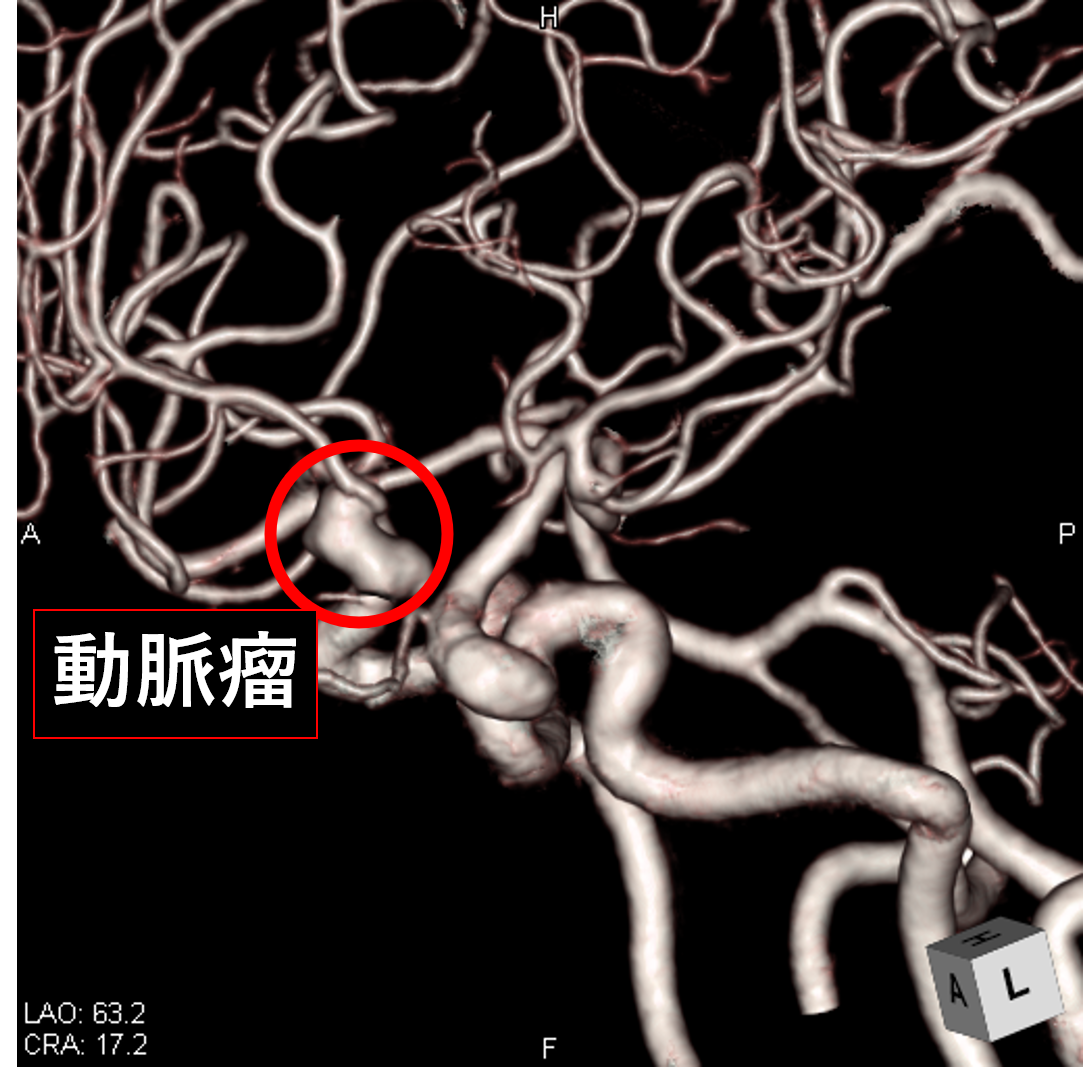
腹部血管 3次元画像
図中の赤丸は腹部の大動脈が「瘤状」になっていることが分かります。
3次元画像にすることで動脈瘤の大きさ、形状、他の臓器や血管との位置関係が把握しやすくなります。
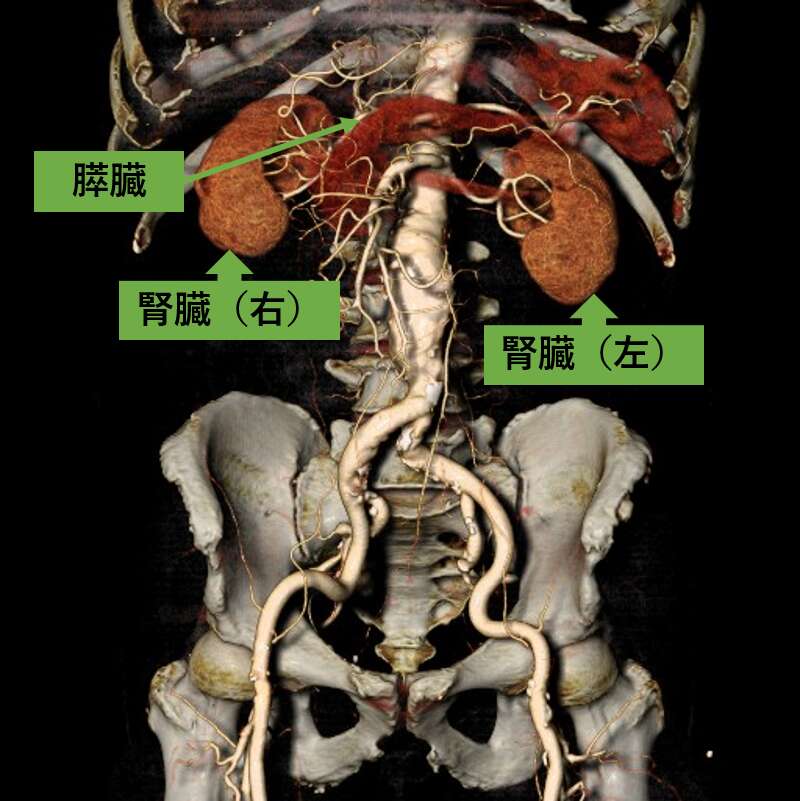
2)CTで使用する造影剤について
CTでは、非イオン性水溶性ヨード造影剤を用います。副作用の少ない、安全性が高い薬を採用しています。
CTの造影剤は通常、腕の静脈から注入します。
3)造影剤使用時の注意事項
検査前に必ず『造影CT検査説明兼同意書』を記入していただきます。記入内容によっては、造影剤を使用できない場合があります。以下に造影剤を使用しない一例を紹介します。
● 以前にヨード系造影剤を使用して副作用症状が出たことがある。
● 気管支喘息の既往がある。
● 腎臓に重度な障害がある。
● 医師からマクログロブリン血症、多発性骨髄腫、テタニー、褐色細胞腫と診断されている。
● ヨード系造影剤と相性が良くない薬(ビグアナイド系糖尿病薬)を服用している。
ビグアナイド系糖尿病の薬を飲んでいる場合は、造影CT検査を受ける前に糖尿病薬を休薬する可能性がありますので、検査を受ける前に主治医にご確認ください。
服用されている薬がビグアナイド系糖尿病薬に該当するかどうかは以下のサイトにてご確認いただけます。
https://www.radiology.jp/content/files/20250601_poster01.pdf
*ビグアナイド系糖尿病薬の情報は随時更新されますので、再診の情報で確認するようにしてください。
4)造影剤による副作用について
造影剤を注入すると、一時的に体が熱く感じることがあります。この熱感はすぐに消失しますので心配することはありません。まれに、以下の副作用が生じることがあります。
● 軽い副作用 : 吐き気、嘔吐、かゆみ、じんましんなど
● 重い副作用 : 呼吸困難、ショック、意識障害、血圧低下など
● 遅発性副作用 : 造影CT検査後、数日以内にあらわれるもの(症状としては副作用から始まる。)
当院では、万一の副作用出現に備えて万全の体制を整え検査を行っています。
検査中に異常を感じた場合は、すぐにスタッフにお伝えください。
5)造影検査後の注意事項
● 造影剤は、ほとんどが尿と一緒に体の外へ出ていくため、水分を多めにとってください。
● 検査後は食事、入浴は通常とおりで構いません。
● 検査後に吐き気、嘔吐、頭痛、発疹、かゆみなどの症状が出た場合は、すぐに近くにいる病院スタッフにお知らせください。
● 遅発性に副作用が現れることもあります。症状が現れた場合は当院にご連絡ください。
平塚市民病院 電話番号:0463-32-0015
〈検査の流れ〉
受付
本館1階放射線診断科受付にファイルを出し、CT室前の待合所にてお掛けになってお待ちください。
*受付時に本人確認をします。
前室移動
スタッフより名前が呼ばれたら前室又は検査室に移動します。
撮影する範囲に金属等がないか確認し、必要があれば検査着に着替えます。
*貴重品は検査室内に持っていきます。
検査
検査室に入室、本人確認後に順次撮影を行います。
*息止めが必要な撮影では合図に合わせて息止めをしていただきます。
*検査時に痛みがあれば遠慮なく技師に申し出てください。
退室
全ての撮影終了後、前室にて着替え等を行い、荷物を持って退室します。
退室後は、待合所に戻らず次の予定(他の検査・診察・会計等)にお進みください。
*お忘れ物にご注意ください。
〈注意事項〉
- 撮影する範囲にあると画像に写りこむ可能性がある物は検査前に外していただきます。
*金属類(ネックレス・ヘアピン)、コルセット、使い捨てカイロ、磁気治療器など - インスリンポンプや持続グルコース測定器を装着している場合は、必ず外してから検査を受けていただきます。
*メーカー添付文書に放射線による影響が発生する可能性があるため、必ず外すよう明記されています。 - 小児や乳幼児の患者さんを撮影する際に、付添人に身体を抑えていただく場合があります。
- 妊娠の可能性がある場合は、診察時に医師又は看護師にお伝えください。
*診察時に、医師又は看護師にお伝えいただくとスムーズに手続きができます。
〈よくある質問〉
-
検査前に食事をしても良いでしょうか?
-
検査予約時間の3時間前までに食事を済ませていただく必要があります。水分は、水かお茶であれば問題ありません。
-
薬を飲んでいます。大丈夫でしょうか?
-
どのようなお薬を服用されているかスタッフにお伝えください。
お薬手帳を見せていただく場合もあります。
糖尿病薬の中にはCTで使用する造影剤と相性の悪いお薬がありますので、以下のサイトから服用されているお薬をご確認ください。
https://www.radiology.jp/content/files/20250601_poster01.pdf
*ビグアナイド系糖尿病薬の情報は随時更新されますので、再診の情報で確認するようにしてください。
-
咳が出やすく息を止めるのが難しいです。大丈夫でしょうか?
-
撮影中に呼吸等の体動があった場合、画像を確認したうえで必要があれば再度撮影する場合もあります。
息止め時間を短くする方法でも検査が可能ですので、心配であれば検査前にスタッフにお伝えください。
-
被ばくが心配です。
-
CT検査は他の放射線検査に比べると被ばく線量は高い部類に入りますので、被ばくが心配になると思いますが、基本的に健康被害をもたらすようなたらすような被ばく線量ではありません。
医療被ばく研究情報ネットワーク(J-RIME)から出された日本の診断参考レベル(Japan DRLs2020)を参考に撮影条件の最適化を行っています。
医師は、診療上その検査が必要かどうかの判断をしたうえで検査することを決めています。
依頼を受けた放射線技師は、より低い線量で、かつ画像診断に支障がない画像を提供できるようにしています。
被ばくに関することで不安がありましたら、検査前に担当技師にご相談ください。
-
検査にはどのくらいの時間がかかりますか?
-
検査内容によって異なりますが、目安として約5~30分ほどで終わります。
-
授乳中ですが、検査を受けられますか?
-
造影剤を使用しない検査は何も問題ありません。
造影剤を使用した場合は、検査後48時間授乳を避けていただいています。
2019年に日本医学放射線学会により、造影剤を使用後の授乳による児への影響は非常に小さく、特段の理由がない限り、造影剤使用後の授乳制限は必要ないと判断されています。
しかし、日本で販売されているヨード造影剤の添付文書では「投与後48時間は授乳を避けさせること」と記載されています。当院では、添付文書に従って運用しています。
MRI検査
〈概要〉
MRI(Magnetic Resonance Imaging:磁気共鳴装置)は、強力な磁石と電磁波を利用して、体内の状態をあらゆる角度の断面で画像化する検査です。CT検査やレントゲン検査と異なり放射線を使用しないため、放射線被ばくのリスクはありません。強力な磁石を使用した検査であり、体内に金属がある場合はMRI検査を受けられないこともあります。また、目的に応じて造影剤を使用する場合もあります。
〈装置の特徴〉
当院は、GE社製の1.5T(T:テスラという磁場強度の単位)と3.0Tとう磁場の異なる2台の装置を設置しています。いずれもAI(人工知能)技術が搭載されており、従来よりも高画像の画質が得られます。
*検査内容予約状況によって最適な装置を割り当てて検査を行っています。そのため、MRI検査における装置の指定はできません。あらかじめご了承ください。
Signa-Architect
Signa-Explorer
頭部画像
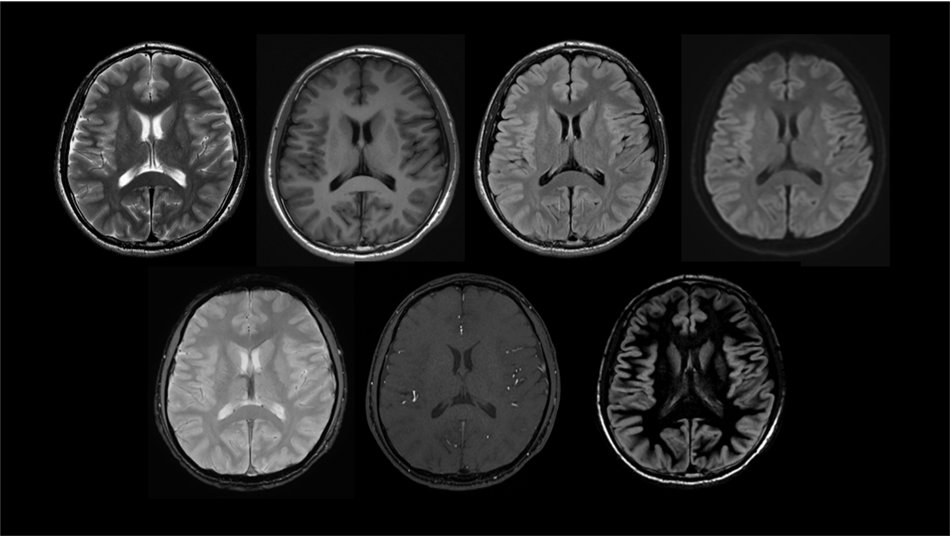
血管画像(MRA)
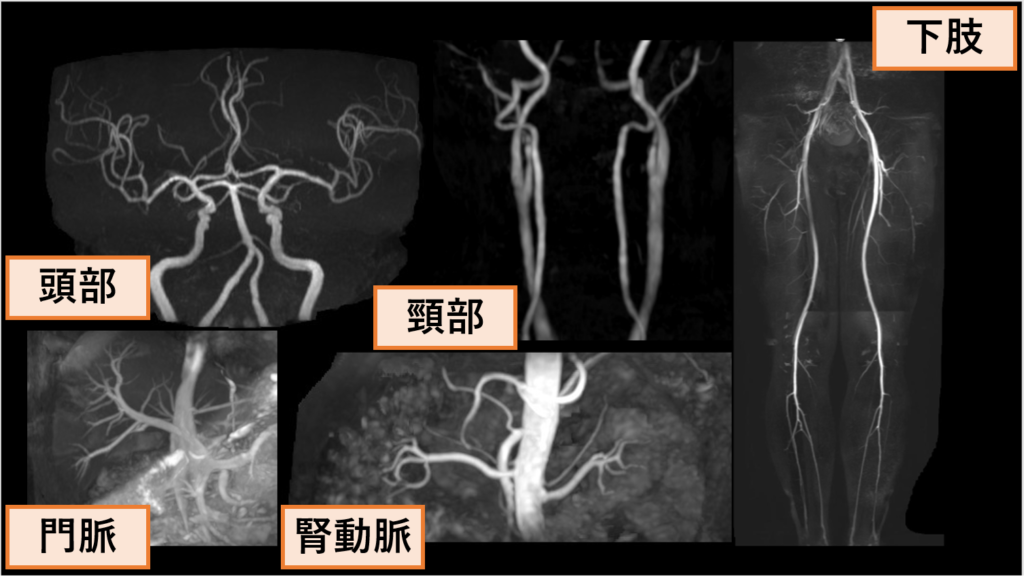
脊椎
脊椎疾患の描出に優れています。
〈検査の流れ〉
通常受付手続き(8:30~17:00)
受 付
本館1階放射線診断科受付にファイルを出し、受付をします。
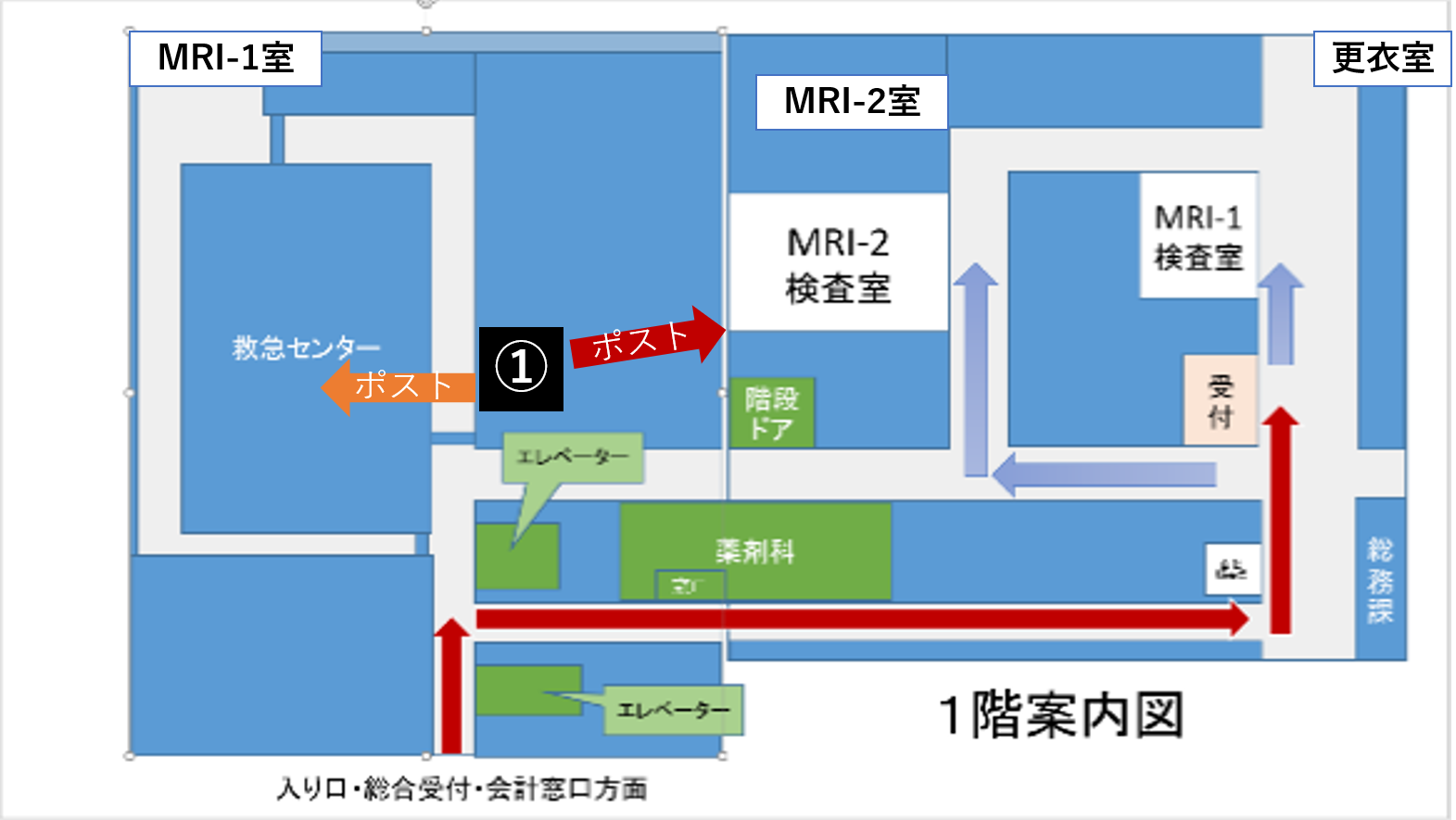
検査室前の青いポストに検査票・問診票・同意書を入れ、待合所にてお掛けになってお待ちください。
*受付時に本人確認をします。
前室移動
技師が待合所に呼びにきます。
技師と一緒に検査室前に移動します。
入室前に金属等がないか確認し、必要に応じて検査着に着替えます。
*持ち物は鍵付きのロッカーに入れられます。
検 査
本人確認をして、検査室に入室します。
検査時間は20~40分ほどかかります。
*息止めが必要な撮影では合図に合わせて息止めをしていただきます。
*検査時に痛みがあれば遠慮なく技師に申し出てください。
退 室
前室にて着替え、荷物を持って退室します。
退室後は、待合所に戻らず次の予定(他の検査・診察・会計等)にお進みください。
*お忘れ物にご注意ください。
診療時間外の場合(8:00~8:30、17:00~)
診療時間外は、放射線診断科受付では対応していませんので、直接各MRI検査室にお越しください。
検査室前に設置してある青いポストに検査予約票、問診票・同意書を入れて、待合所にてお掛けになってお待ちください。



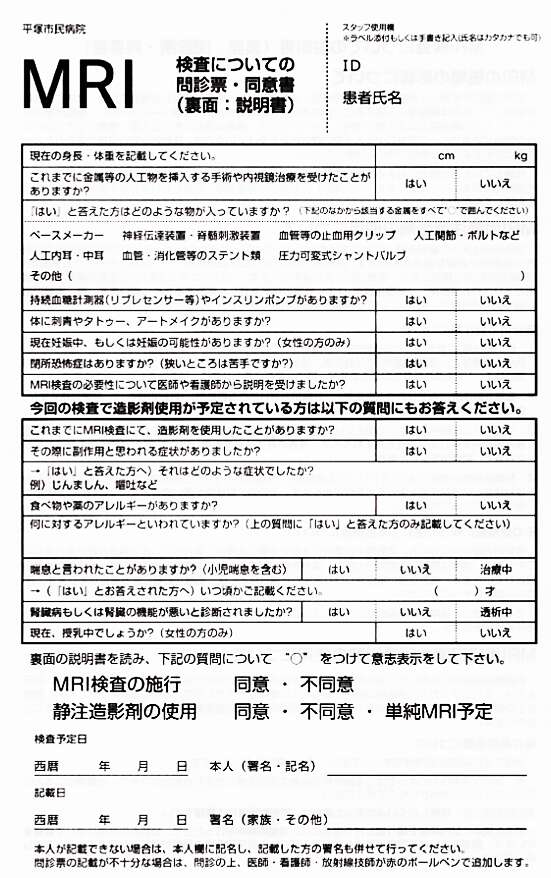
〈MRI検査の同意書について〉
検査を安全に行うために、前もってMRI検査の問診票・同意書の記入をお願いします。問診票の中でも特に「体内金属の有無」が特に重要な情報になります。体内金属の素材によってはMRI検査ができない場合もありますので、体内金属について詳細な情報の記入をお願いします。(いつ手術したか、手術した施設名など)
造影剤を使用する検査を予定している方は、同意書の下部の欄も記入をお願いします。以前にMRI検査用造影剤やその他の薬剤によって副作用や、アレルギーを起こしたことのある方は詳細(いつ頃、症状)を記載するようにお願いします。
※ご不明な点がありましたら、職員へお尋ねください。
〈検査時の注意事項〉
- 体内機器について
手術等によって体内に埋め込まれた機器類(ペースメーカー、人工内耳、ステント、コイルなど)は、MRI検査に非対応である場合があります。
MRI非対応の危機が体内に入っている状態でMRI検査を受けてしまうと、機器の故障や火傷など危険が伴いますので、検査前に必ず申告するようにしてください。
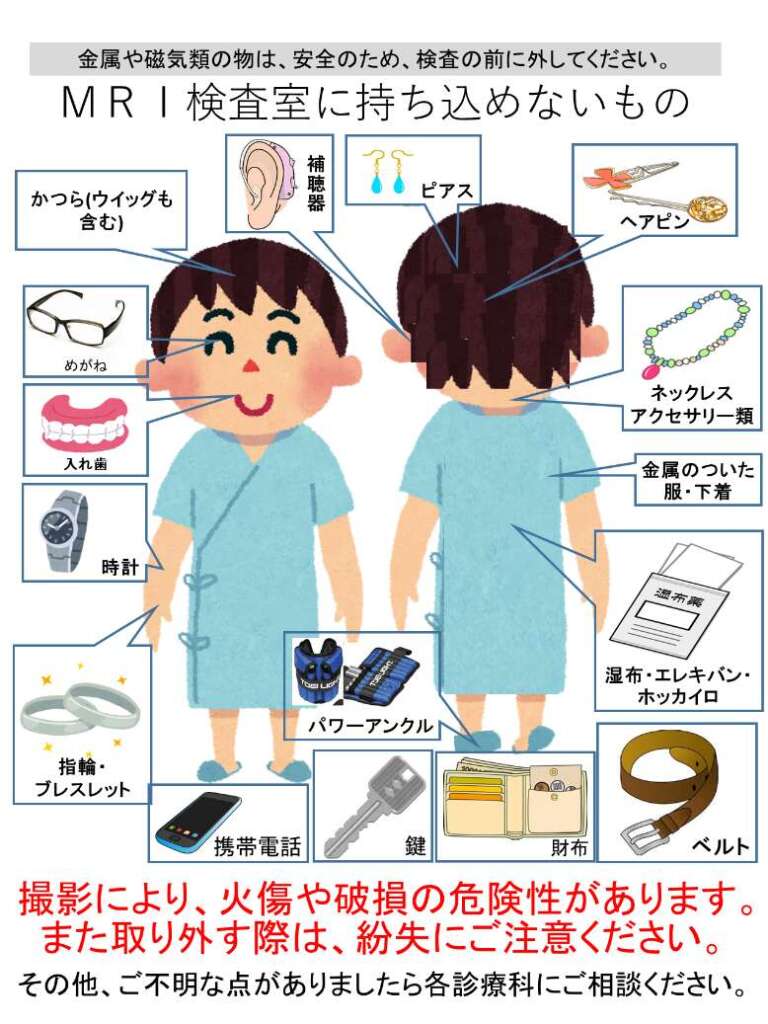
なお、素材不明な体内機器がある場合は、MRI検査ができない場合がありますので、ご了承ください。 - 金属の持ち込みについて
MRI検査内は、常に強力な磁場が発生していますので、貴金属類等(ヘアピン、ベルト、時計、鍵、財布、スマートフォン等)の持ち込みはできません。
また、身に着けている衣類に金属がある場合など、更衣室にて検査着に着替えをお願いしています。(検査担当者の指示に従ってください)

*口腔内の金属について
- 治療で入れたインプラントの歯・金歯・銀歯は、画像に影響が出てしまいますが検査は行うことが可能です。
熱感や異常を感じた際は検査を中止させていただきます。 - 歯茎に磁石が埋め込まれているタイプの入れ歯はMRI検査が受けられない場合があります。
検査前に歯科医院にMRI検査を受けても問題がないか確認をしてください。 - 歯科用矯正器具はMRI検査を受けてしまうと矯正力が低下する可能性があります。
検査前に歯科医院にMRI検査を受けても問題がないか確認をしてください。
*化粧について
- アイライン、アイシャドウなどには金属成分を含んだ物が存在するため、なるべく薄めの化粧又は化粧を落とす
準備をして来院してください。
*刺青・アートメイク等について
- 刺青・アートメイクには金属成分を含んだ物が存在し、検査中に熱傷が生じる可能性があります。
また、画像に 影響がでる可能性もあります。
検査が行えない場合もあるため、刺青・アートメイクがある場合は、事前に主治医にご相談ください。
また、当院では刺青・アートメイクがある患者さんに対して、刺青・アートメイクをしている方専用の同意書に記載していただいてから検査を行うようにしています。
*つけ爪、マニキュア、ジェルネイル等について
- ネイル関連のものには、金属成分を少量含む物があります。
画像に影響が出る場合があるため、基本的には検査日に合わせて外していただくようにお願いします。
どうしても外すことができない場合は、専用の同意書に記入していただいてから検査を行います。
*インスリンポンプや持続グルコース測定器について
- 機器の添付文書に「影響が発生する可能性があるため、必ず外すように」と明記されています。
検査前に必ず外していただくようお願いしています。
- MRIの用造影剤について
MRI検査内は、MRI用の造影剤を使用して検査を行う場合があります。
その際は、静脈に注射をして造影剤を注入します。
造影剤を用いることで臓器や血管に信号変化を生じ、より多くの情報を得ることができます。
腎機能が悪い患者さんには重篤な副作用が生じる可能性があるため、原則3か月以内の採血により、腎機能低下の有無を確認した上で検査を行っています。
当日採血を行った場合は、採血結果を確認するために、検査予約時間より後に検査を行う場合があります。
*副作用について
造影剤を使用することで、まれに以下のような副作用を生じることがあります。
- 軽い副作用:吐き気、動悸、かゆみ、発疹など
0.1~1%未満の確率でも起こりますが、特に治療を必要とせずに検査後まもなく治まります。 - 重篤な副作用:血圧低下、呼吸困難、痙攣発作など
非常にまれですが、このような重篤な副作用も起こり得ることが報告されています。
以前に副作用を起こしたことがある方や、アレルギーを起こしたことのある方は必ず事前に申し出てください。問診票にも記載欄があります。
また、造影剤を血管内に注射する際に、血管の外に漏れ出てしまう場合があります。その際は、注射部位に軽度の腫れ、痛みを伴いますが、特に治療を行うことはなく、時間とともに体内に吸収されていきます。
当院では、24時間の救急体制をとっており、速やかな対応が可能になっていますので、造影剤使用後に何かしらの異常を感じた際はスタッフにお知らせください。
*授乳中の患者さんお造影剤MRI検査について
日本医学放射線学会ホームページより、MRI検査で使用する造影剤が乳汁中へ移行すという報告が記載されていますが、一方で、影響が非常に小さいと考えられており、授乳制限は必要ないとの意見があります。
したがって、診察時に主治医とよく相談した上で授乳の判断をされることが望まれます。
※ご心配な方は、最低でも24時間控える又はあらかじめ搾乳しておくなどの対策をしていただきます。
〈妊娠されている方のMRI検査について〉
現在、胎児・乳児に対するMRI検査の安全性は確立されていません。特に、器官形成期の第1三半規管(妊娠期間の最初の1/3)である約0週~14週までは、MRI検査を行うべきでないと考えられています。
しかし、状態によってはMRI検査が必要な場合があります。その際は、主治医からMRI検査で得られる恩恵とリスクに関して説明がありますので、十分に主治医と相談してからMRI検査を受けていただきます。
妊娠している、又は妊娠の可能性がある場合はMRI検査を受ける前に主治医に相談するようにお願いします。
〈よくある質問〉
-
検査前に飲食をしても良いですか?
-
検査内容によっては、検査前の飲食を制限させていただく場合があります。
※食事をすると消化管の動きが活発になり、画像の動きの影響が出てしまします。
→腹部・骨盤部を撮影する検査や造影剤を使う検査では、予約時間の4時間前までに食事をすませてください。
水分は、水かお茶であればある程度なら問題ありませんが、飲みすぎないよう注意してください。
-
処方された薬を飲んでいます。検査前に薬を飲んでも良いですか?
-
飲んでいただいて構いません。
※ただし、鉄含有製剤は12時間前からは服用しないようにお願いします。(画像に影響があるため)
-
検査の時間はどれくらいですか?
-
検査部位や撮影内容より異なりますが、おおよその目安として頭部や腹部の単純撮影なら20~30分、造影剤を使った検査になると30~40分となります。
当院では救命救急センターを有するため、24時間救急患者を受け入れており、生命に関わる患者さんの緊急検査を行う必要がある場合があります。
そのため、予約検査により先に他の患者さんの緊急検査を行わせていただくことがあります。
予約時間よりも検査開始が遅くなってしまうことがありますので、ご理解とご協力をお願いします。
-
狭いところが苦手です。閉所恐怖症があります。大丈夫ですか?
-
実際の検査装置は直径60~70㎝程度の筒状であり、この中に入って検査・撮影を行うため、狭いところが苦手な方は、辛く感じられる方もいらっしゃいます。
なるべく辛くならないよう、可能な限り対応させていただきます。
※個人差がありますが、磁場に弱い方もいらっしゃいます。遠慮せずに申し出てください。
※検査の前に主治医に、又は当日であればMRI撮影担当技師にご相談ください。
-
音がうるさいことが気になります。
-
MRI検査中は装置内から発生する振動により、とても大きな音がします。
対策として、患者さんにはヘッドフォンや耳栓を装着して検査をするようにしています。
-
この前もMRI検査をしました。何回も検査して大丈夫ですか?
-
特に問題がないと言われています。
また、MRI検査は、X線検査やCT検査都は異なり、被ばく等の心配がないので、その点は何度も検査を受けても問題はありません。
IVR(画像下治療)
〈概要〉
IVRとはInterventional Radiologyの略語であり、日本語では画像下治療といいます。
X線装置、CT(Computed Tomography)、超音波等の機器を駆使して体内の病変の精密な治療を行います。
カテーテルを用いた血管拡張、血栓回収、出血や腫瘍の塞栓などの血管内治療と、針の直接穿刺による腫瘍組織の採取、膿瘍(膿のたまり)の吸引などの非血管内治療が行われます。
正確に診断するために、必要に応じて造影剤(主にヨード系造営)を用います。
また、IVRを受ける患者さんには入院で行うことが多いですが、人工透析シャントの拡張術など外来で治療を行うこともあります。
〈装置の特徴〉
当院では、IVRが行える装置を6台所有しています。各装置で行われている治療の一例を紹介します。
●全身撮影対応血管撮影室(IVR-CT室)
この部屋では、X線透視・撮影装置(キャノン社製:Alphnix)とCT装置(キャノン社製:Aquilion Exceed LB)を併せ持った高度なシステムを設置しています。
同一寝台で透視とCTを使用すことができるため、治療中の必要な画像情報が効率良く得られ、精度の高い治療に繋げることができます。
移動に伴う様々なリスクも回避することができ、患者さんの負担を軽減することができます。
【治療例1:冠動脈科学塞栓術(TACE)】
カテーテルを用いて肝細胞がんに栄養を送る動脈を探し、がん細胞だけに抗がん剤を送り込みつつ、がんを栄養とする血管を詰める(塞栓)治療です。
治療前
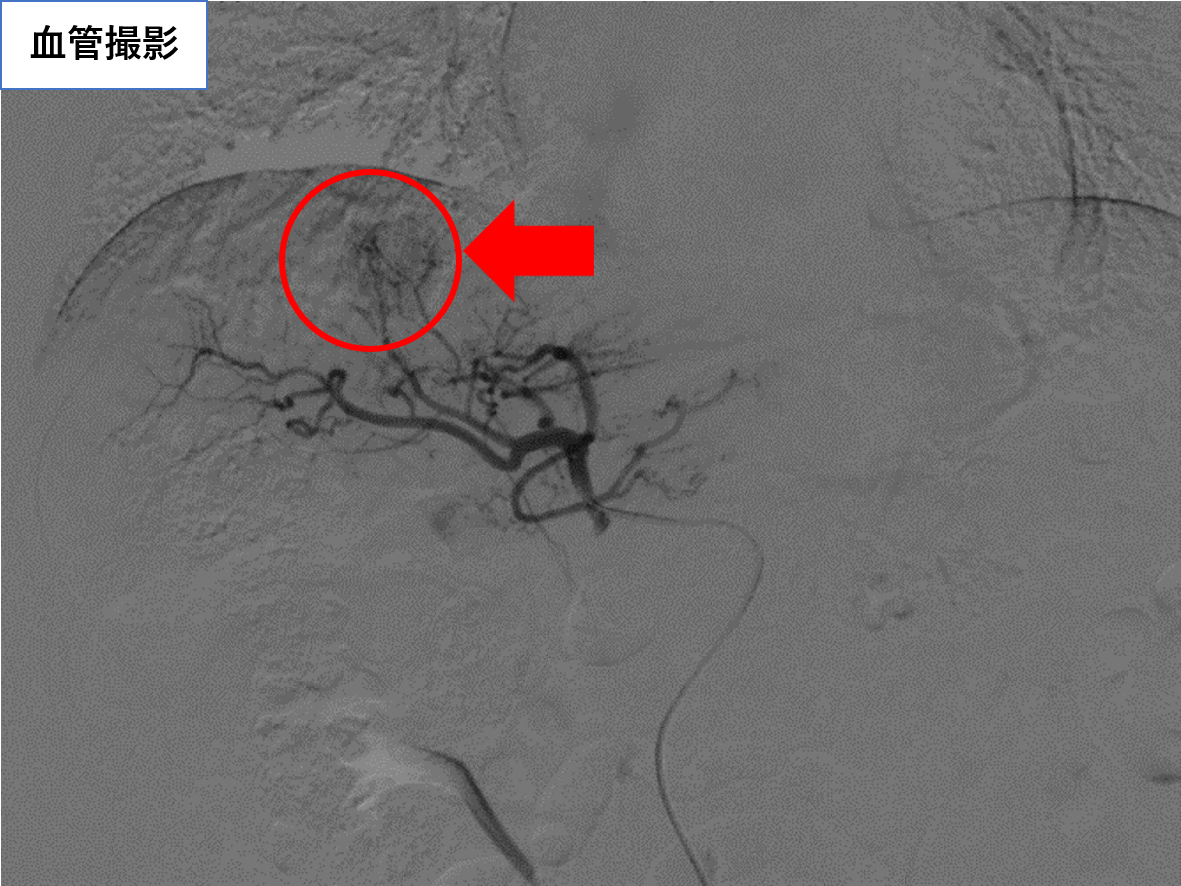
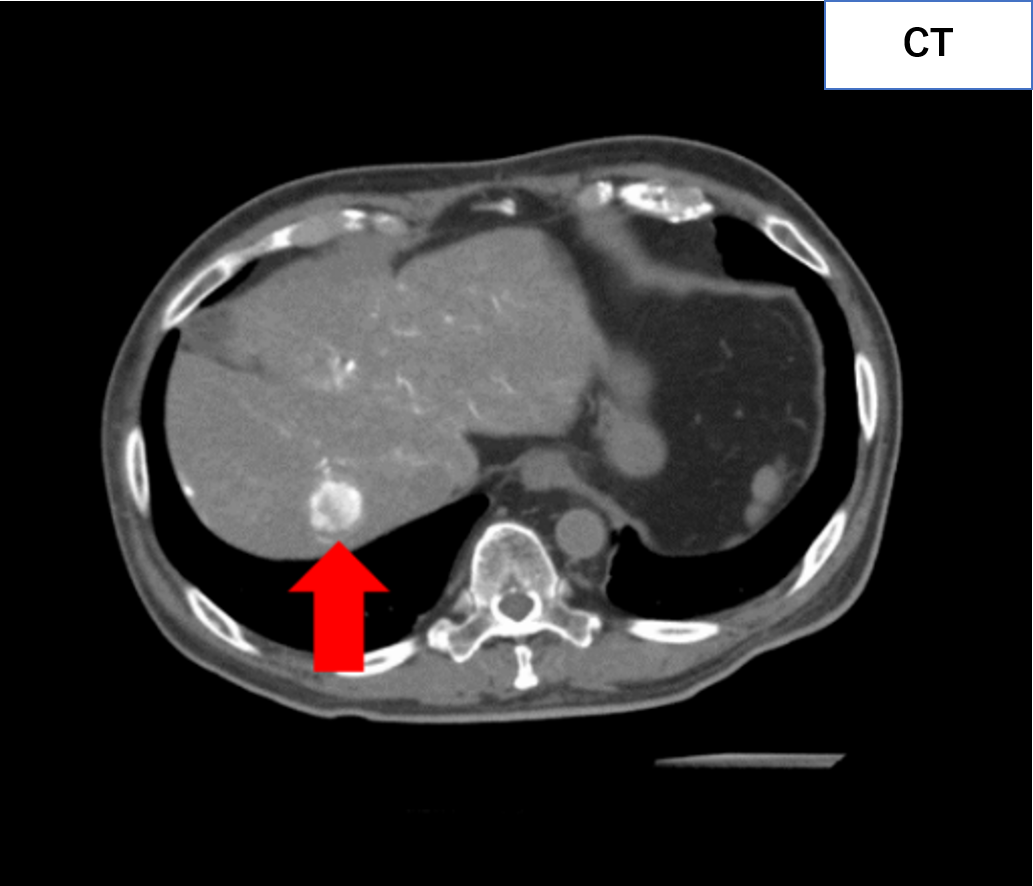
治療後
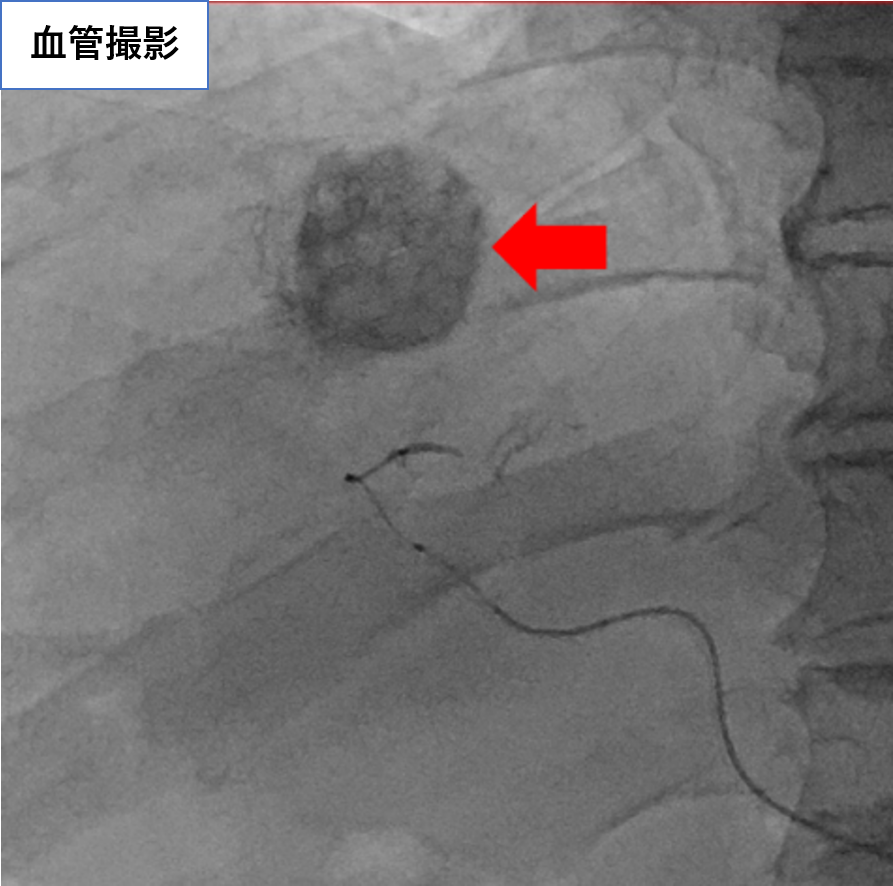
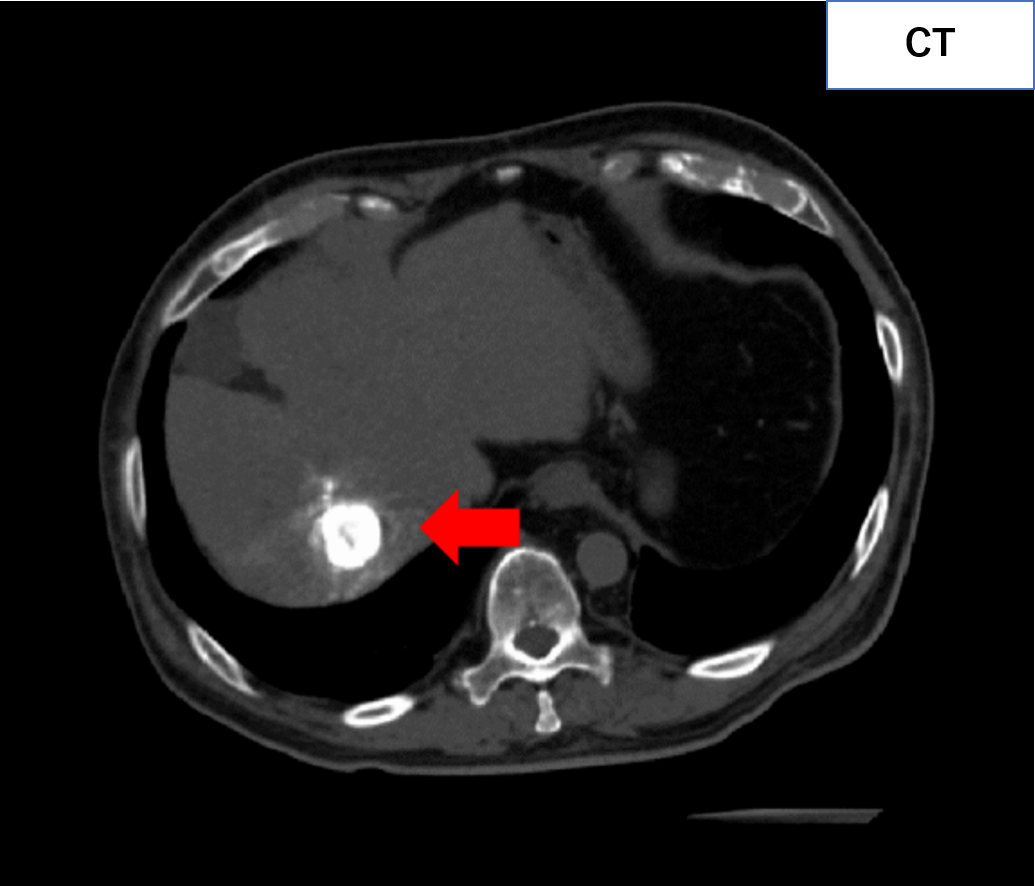
【治療例2:脳動脈塞栓術】
カテーテルを用いて、脳動脈を詰める治療です。瘤内部にコイル(金属製の柔らかい針)を幾重にも巻いて血流がなくなるまで詰めていきます。
治療前
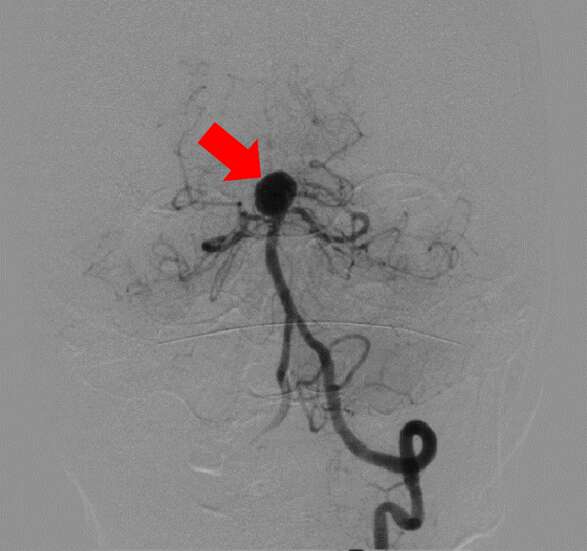
赤矢印が脳動脈瘤
治療後
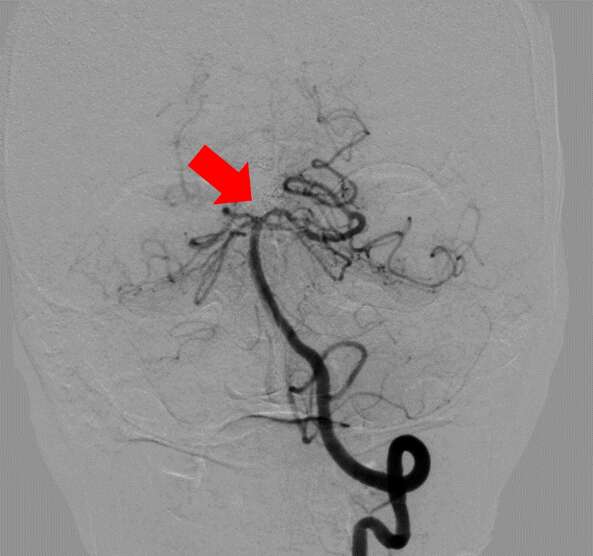
コイルを詰めて血流を遮断
●心臓血管撮影室
心臓血管に特化した撮影装置【バイプレーンシステム】(シーメンス社製:Artis zee biplane PURE)を導入しています。この機器は、同時に2方向からX線透視・撮影が可能で、治療時間の短縮と精度の高い治療が実現できます。また、使用する造影剤量を減らすことができます。
支柱が青色のCの形をしたアームと、支柱が黄色のCアームを様々な角度に動かして治療を行います。
【治療例3:狭心症ステント拡張術】
心臓に栄養を送る血管を冠動脈と呼びますが、冠動脈が狭窄すると心筋梗塞や狭心症を発症します。
冠動脈の狭窄又は閉塞を専用の治療器具を用いて治療していきます。
治療前
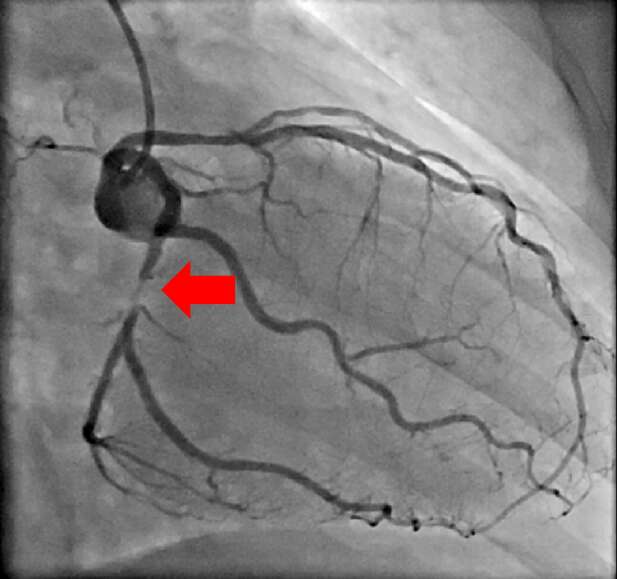
赤矢印の冠動脈が狭窄している
治療後
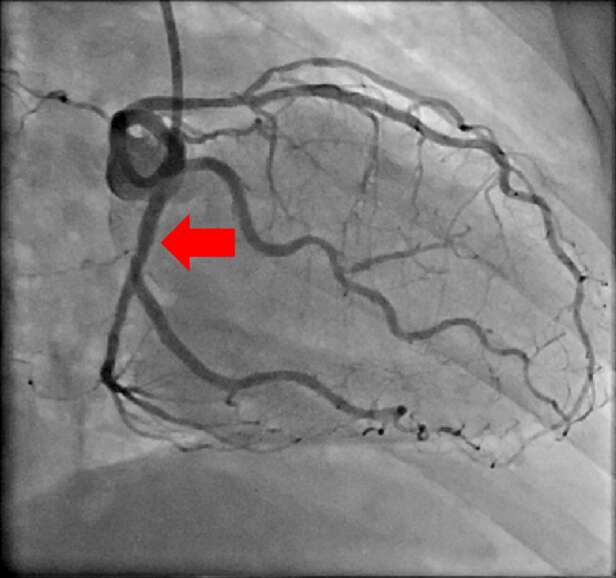
狭窄していた冠動脈にステントを留置し、血流が元に戻っている
●救急センター
救急センターでは、緊急を要する症例に即座に対応するため移動型のIVR装置(シーメンス社製:Cios Alpha)を導入しています。
【症例4:外傷性骨盤骨折に対する血管塞栓術】
救急センターに搬送された患者さんの中には、緊急でカテーテル治療が必要になる方もいます。その場合でも、救急センターから専用の血管撮影室に移動しなくでも治療を受けることができる体制・設備が整っています。外傷で怪我をされた患者さんが、骨盤の血管から出血していることが分かり、救急センターでカテーテルを用いた血管内治療を行ったケースの画像を紹介します。
治療前

血管から造影剤が漏れ出ている。(赤矢印)
治療後

塞栓物質を注入して止血
●手術室
手術室でもIVRが行われています。
手術室は8室あり、どの部屋でも対応できるように移動型のIVR装置を3台導入しています。
【症例5:大動脈瘤に対するステントグラフト内挿術】
胸部や腹部の大動脈に溜ができてしまった患者さんに対して、カテーテルで瘤を消失する治療が行われています。この治療では、ステントグラフトという器具を挿入し、瘤に流れる血流を遮断しています。ステントグラフトを置く位置が重要であるため、X線を用いて慎重に位置を確認して治療を進めていきます。
治療前
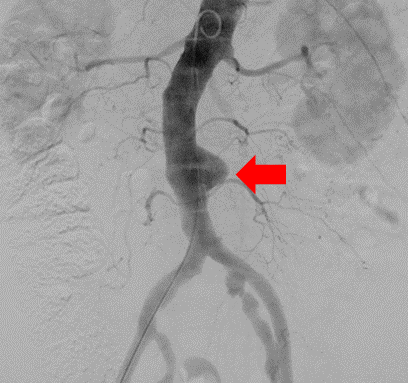
腹部の動脈に大きな瘤ができている。(赤矢印)
治療後

瘤に流れる血流を遮断し、瘤が消失している。
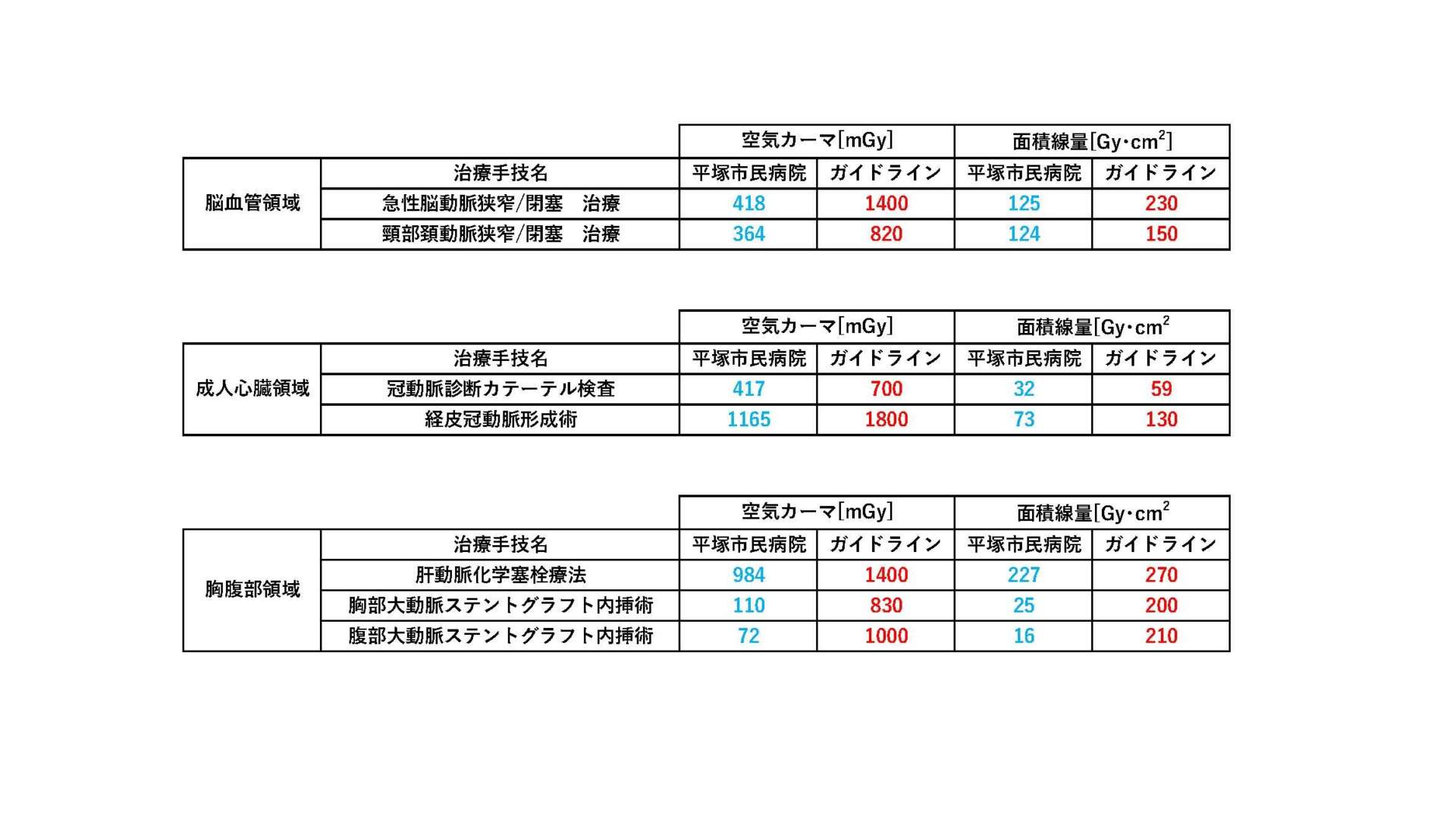
〈放射線被ばくについて〉
放射線を使用した検査や治療は、患者さんが検査によって得られるメリットが放射線を被ばくするデメリットを上回る場合に行われます。その判断は、検査や治療を依頼した医師が行います。放射線検査や治療を受ける前に医師の説明を聞き、納得した上で放射線検査を及び治療を受けるようにしてください。
放射線検査及び治療の被ばくに関するガイドラインとして、「日本の診断参考レベル2020」という生命が医療被ばく研究情報ネットワーク(J-RIME)から出ています。当院では、ガイドラインの値を参照しつつ、『適正な放射線の量で検査・治療ができていること』を調査し、管理しています。
参考までに、2023年度のIVRにおける線量管理結果の一例を掲載します。
X線透視検査(胃・大腸・脊髄など)
〈概要〉
透視検査は、X線を使用して、リアルタイムに体内を観察しながら撮影を行う検査です。この検査では、臓器や骨の形態、様々な動きの様子を評価・診断することができます。当院では、バリウムを用いた消化管造影、ヨード造影剤を用いた脊髄腔を造影するミエログラフィー、油性ヨード造影剤を用いた子宮卵管造影などが主に行われています。
〈装置の特徴〉

2023年に導入した透視装置(キャノンメディカルシステムズ社製:Ultimax-i)は、寝台を挟む形でX線を出す機器(写真上側)と、それを画像化する機器(写真下側:フラットパネル)が一対になっています。当院では、この機器がCの形をしていることで、様々な方向から観察することができます。フラットパネルは新しいタイプのX線検出器であるため、高精細かつ画質の良い画像を低被ばくで得ることができます。
〈検査の流れ〉
通常受付手続き(8:30~17:00)
受付
本館1階放射線診断科受付にファイルを出し、受付をします。
待合所にてお掛けになってお待ちください。
*受付時に本人確認をします。
前室移動
技師が待合所に呼びに来ます。
技師と一緒に検査室前に移動します。
撮影する範囲に金属やボタン等がないか確認し、必要に応じて検査着に着替えます。
*前室は鍵がかけられます。持ち物は前室に置いていただきます。
検 査
本人確認をし、検査室に入室し、順次撮影を行います。
*検査時に痛みがあれば遠慮なく技師に申し出てください。
退 室
前室にて着替え等を行い、荷物を持って退室します。
退室後は、待合所に戻らず次の予定(他の検査・診察・会計等)にお進みください。
*お忘れ物にご注意ください。
〈主な検査の紹介〉
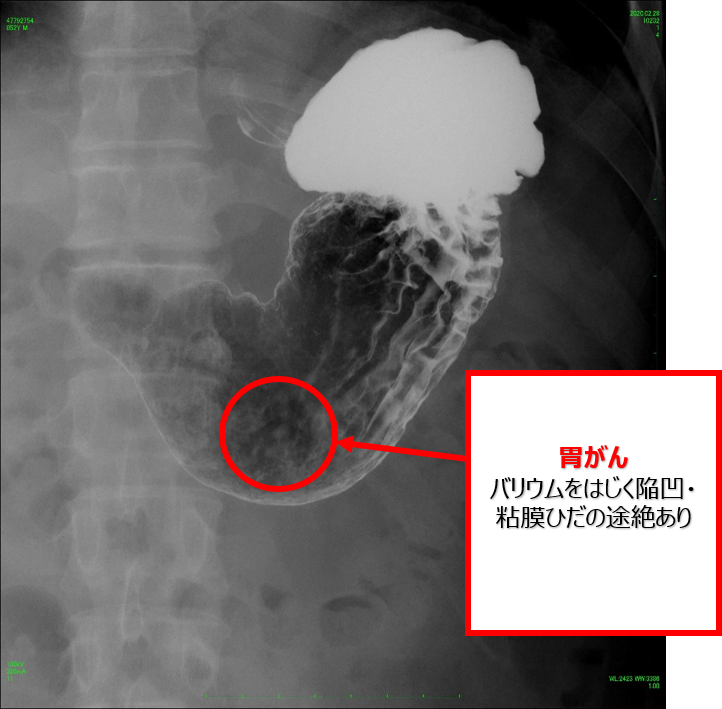
●食道・胃の造影検査
食道や胃を撮影するには造影剤(主にバリウム)を飲用して検査を行います。まず、一時的に胃腸の動きを抑える注射を打ちます。その後、造影剤と発泡剤(食道と胃を膨らませる薬)を飲み、体の向きを色々と変えながら造影剤を胃の粘膜に塗り付けて撮影します。
【検査前の注意事項】
検査前日の21時以降から絶食し、お水やお茶などの飲食をされないようご協力ください。
血圧や心臓のお薬の服用に関しては、医師の指示に従ってください。
【食道・胃のバリウム検査を受けたら】
バリウムは体に吸収されることなく便から出てきます。バリウムを速やかに体の外へ排出するために、検査後に下剤を服用していただきます。検査後は、水分をたくさん摂取するように心がけてください。強い腹痛や、息苦しさ、じんま疹、また、検査後72時間以内に排便がない場合は、病院代表番号(0463-32-0015)に電話し、平日8:30~17:00は放射線診断科受付、それ以外の時間帯及び土曜・休日は、救急外来受付に繋ぐよう伝えてください。
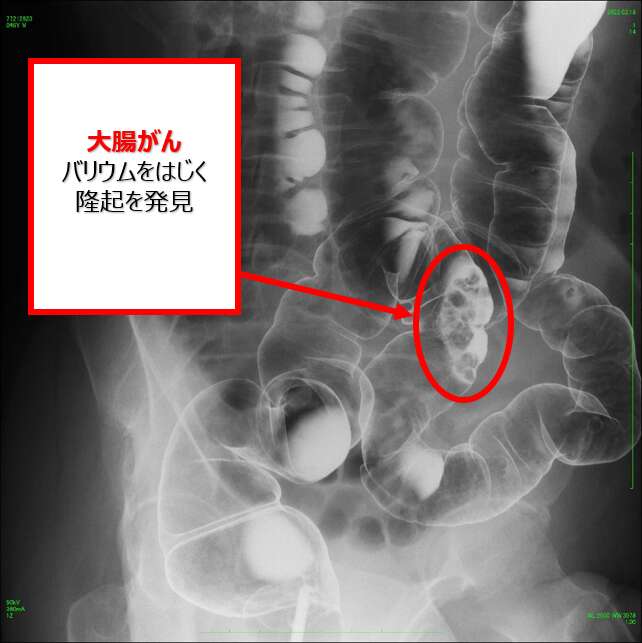
●大腸造影検査
この検査は、腸に便が残っていない状態で検査を行います。前日は、検査説明の際にお渡ししている書類の内容に従ってご準備ください。
検査の前に腸の蠕動を一時的に抑える薬を注射します。大腸の造影検査では、肛門から造影剤と空気を入れるための管を入れて行います。管の先端の風船に空気を入れて、抜けないようにします。管が入ることで違和感がありますが、検査が終了次第、管を抜きますのでご安心ください。胃の撮影と同じように体の向きを色々と変えながら造影剤を腸の粘膜に塗り付けて撮影します。
大腸造影(バリウム)
大腸の粘膜にバリウムを付着させて、管から空気を送り込んで大腸を膨らませて撮影します。
前日の夜から食事制限と下剤を服用していただくことで腸の中が「空」になり、きれいに粘膜を描出することができます。
【大腸のバリウム検査を受けたら】
バリウムは体に吸収されることなく、便として排出されます。バリウムを速やかに体の外へ排出するために、検査後は普段よりも水分をたくさん摂取するように心がけてください。基本的に下剤は用いません。強い腹痛や、息苦しさ、じんま疹、また、検査後72時間以内に排便がない場合は、病院代表番号(0463-32-0015)に電話し、平日8:30~17:00は放射線診断科受付、それ以外の時間帯及び土曜・休日は救急外来受付に繋ぐようつたえてください。
●脊髄腔造影(ミエログラフィー)/ 神経根ブロック
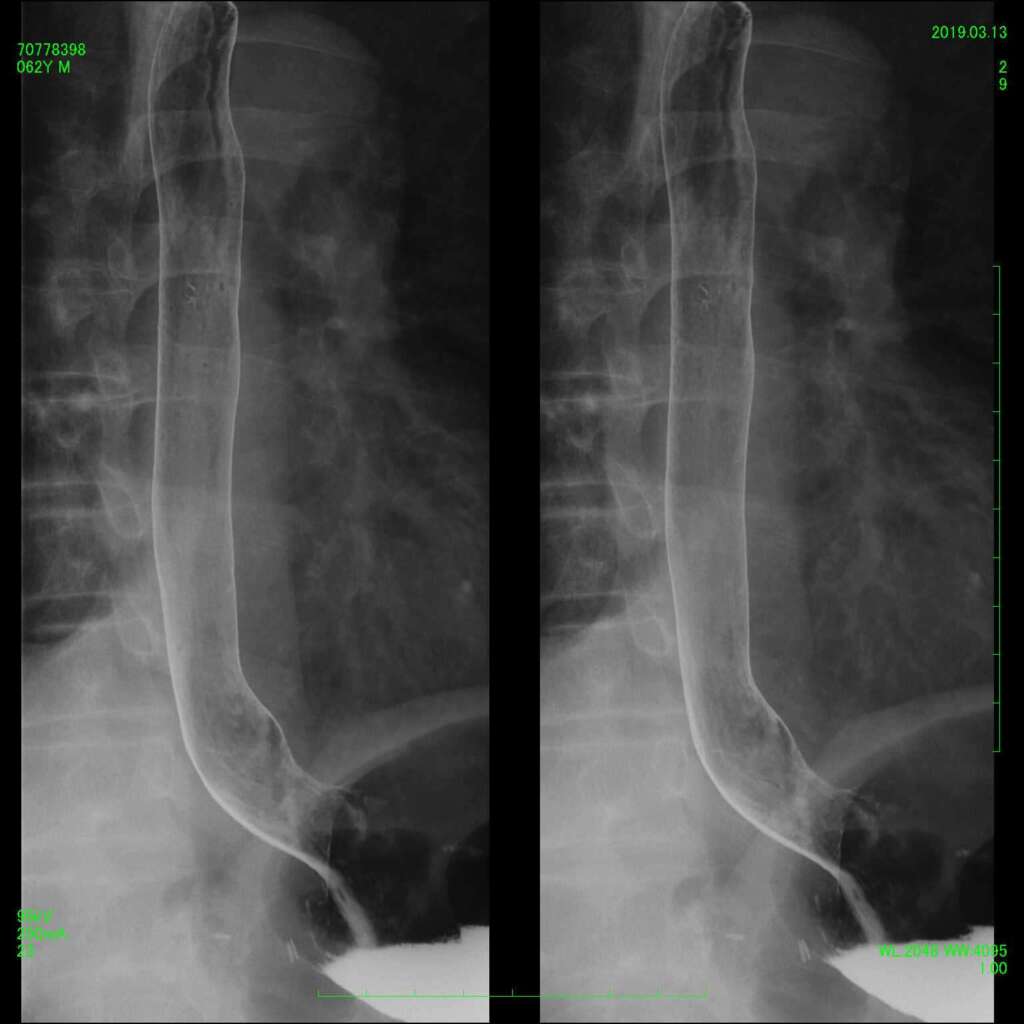
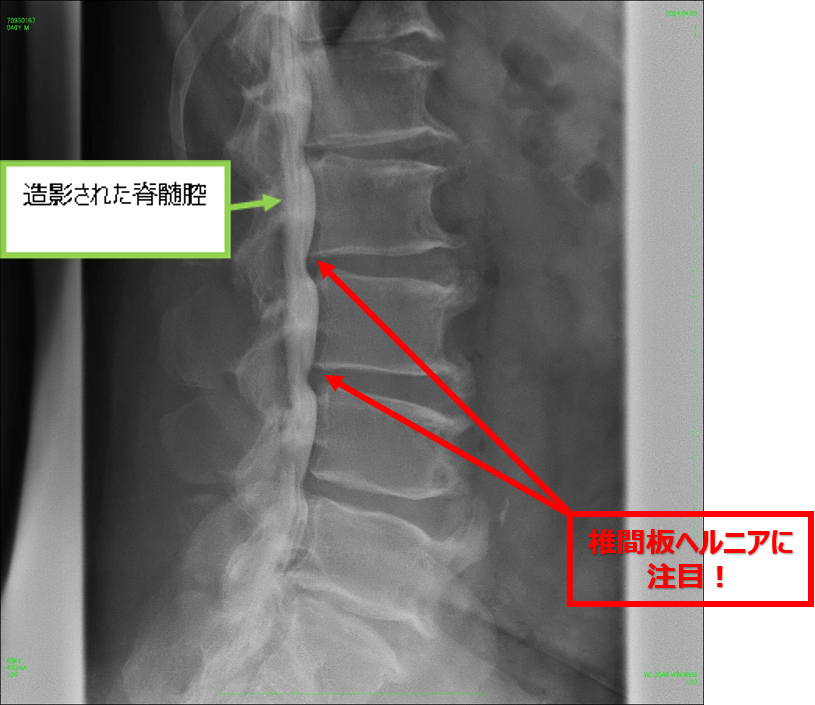
腰背部から針を刺し、脊髄腔にヨード造影剤を注入し、脊髄腔の形状や交通を観察する検査です。
脊柱管狭窄症や椎間板ヘルニアの診断に役立ちます。ミエログラフィーに引き続いて、痛みの原因部位に痛み止めを注射する神経根ブロックを続けて行う場合もあります。
腰部脊髄造影
脊髄腔は腰椎の後ろ側に位置し、頭から腰まで「丸い管」のように繋がっています。椎間板ヘルニア等があると脊髄腔が圧迫され、丸い形が窪んだ状態で描出されます(上図の赤矢印)。
【神経根ブロックを受けたら】
神経根ブロックを行う場合、原因となる神経に直接痛み止めの注射を行うため、一時的に足の力が入らなくなる場合があります。外来予約で受ける場合は、ご自身が運転する乗り物で来院しないようお願いします。
●子宮卵管造影
膣から子宮内に細いチューブを入れて油性造影剤(リピオドール)を注入し、子宮内の状態や卵管の通過性を評価します。検査は、産婦人科医師が担当します。産婦人科の看護師も付き添います。
痛みや不快感が強い場合は、遠慮なくスタッフに申し出てください。
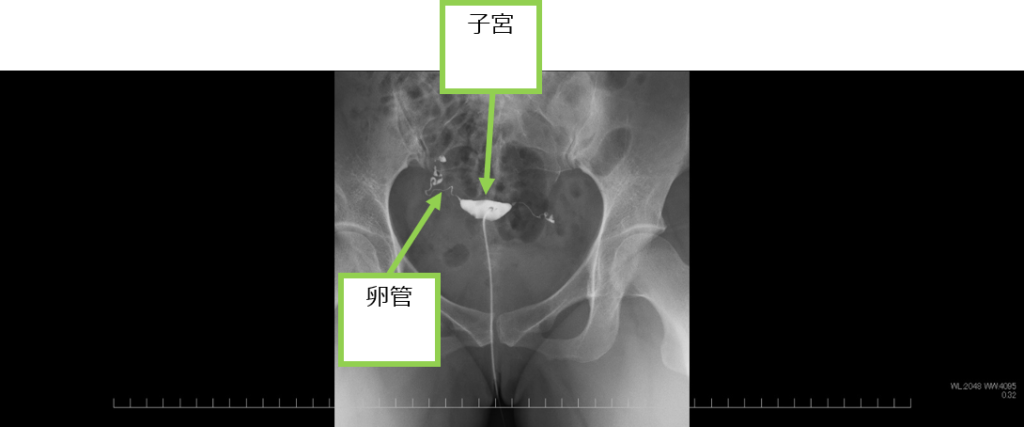
子宮卵管造影
子宮の変形(奇形や筋腫など)がないか、卵管の通過性(狭窄や閉塞など)がないかを確認します。左図は子宮が正常な形をしており、左右の卵管の通過性も良いことが確認できます。
●逆行性排尿時膀胱尿道造影
外尿道から細いチューブを膀胱まで入れて膀胱に造影剤を少しづつ注入し、膀胱に造影剤が溜まった状態から排尿している間を観察して撮影する検査になります。当院では、乳幼児に行うことが多い検査です。
この検査では、膀胱や尿道の形態や膀胱尿管逆流症の有無が分かります。
*乳幼児の患者さんに本検査を実施する場合、尿道の損傷や寝台からの転落を防止するためタオル等で動きを抑制して検査を行います。検査中はスタッフが常時2名以上付き添って行います。
●脱臼の整復
脱臼した部分(肩や股関節など)をリアルタイムに観察しながら元の位置に戻す(整復術)治療です。この治療は整形外科医師が行います。
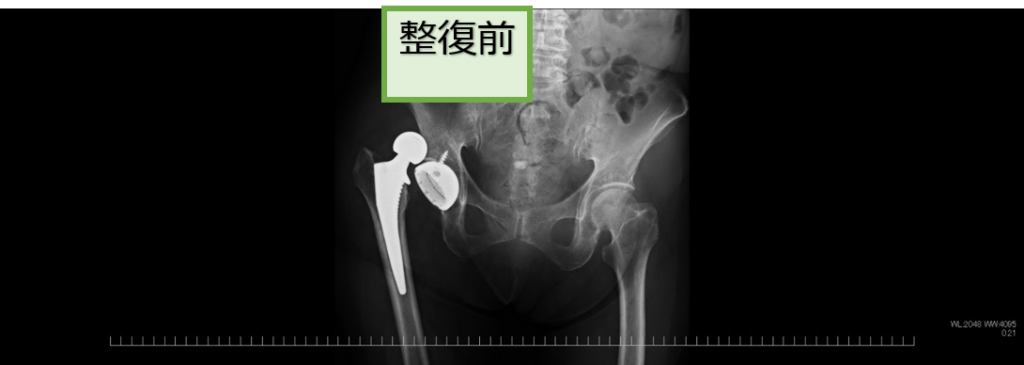
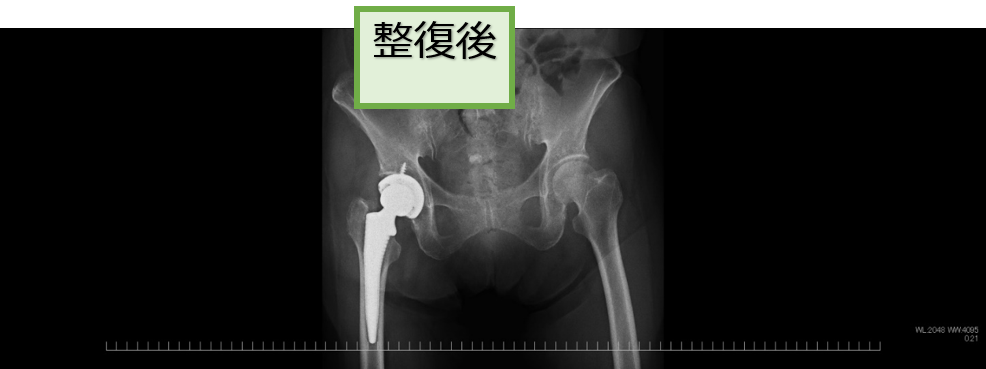
股関節脱臼に対する整復
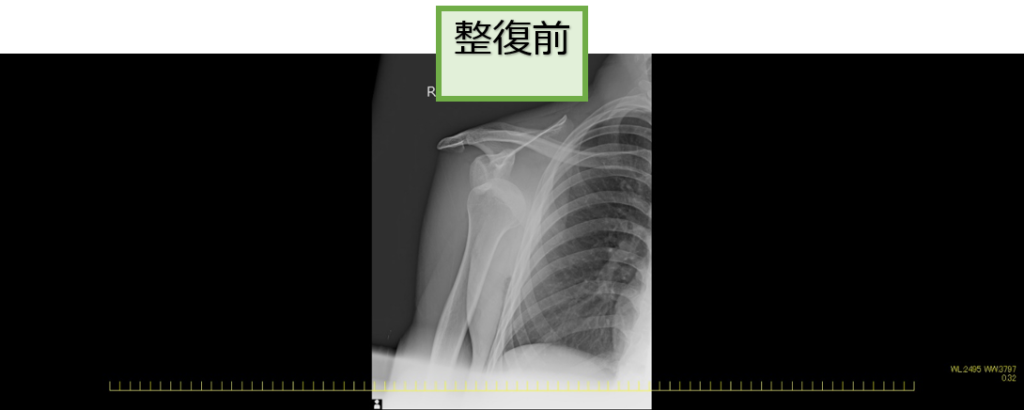
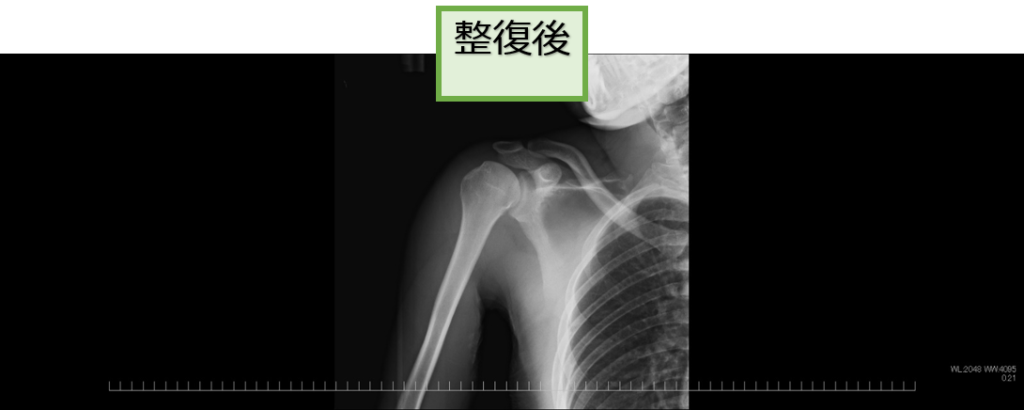
右肩関節脱臼に対する整復
〈注意事項〉
- 撮影する範囲にあると画像に写りこむ可能性がある物は外していただきます。
金属類・使い捨てカイロ・磁気治療器・湿布・プラスチック(ボタンやキャミソール等)・塗料が厚いプリントの洋服 - インスリンポンプや持続グルコース測定器を装着している場合は必ず外してから検査を受けていただきます。
*メーカー添付文書に放射線による撮影の影響が発生する可能性があるため、必ず外すよう明記されています。 - 小児や乳幼児の患者さんを撮影する際に、付添人に身体を抑えていただく場合があります。
- 妊娠の可能性がある場合は、診察時に医師又は看護師にお伝えください。
- 検査に対して不安がある場合は、スタッフにお伝えください。
〈よくある質問〉
-
検査の何分前に来院すればいいのでしょうか?
-
検査予約時間の15分前までに放射線科受付に来てください。
-
検査前の食事は食べて良いのでしょうか?
-
食道・胃・大腸などの消化管検査では検査前の食事は取らないようにしてください。
夏季などは、脱水症状を防止するために水は少量(200ml)であれば検査2時間前まで飲んでも構いません。
外来にて、看護師からも検査説明がありますが、ご不明な点がありましたら病院代表番号(0463-32-0015)にお電話をいただき、放射線診断科受付に繋ぐようにお伝えください。
-
造影剤アレルギーがある場合はどうすれば良いでしょうか?
-
検査前までにスタッフにお伝えください。
どの造影剤でアレルギーが出たのか、アレルギーの程度などを確認させていただきます。
造影剤アレルギーがある場合は他の検査に振り替える場合があります。
-
バリウムを飲むと便ができくいので下剤をたくさん出して欲しい。
-
食道や胃のバリウム検査を行った際は、下剤を2錠服用していただきます。
普段から便秘が強い患者さんには、さらに2錠追加してお渡ししています。
大腸のバリウム検査では基本的には下剤は服用していません。
検査後は水分を多く摂取していただくことが検査後の便通改善に有効です。
*強い腹痛や、息苦しさ、じんま疹、また検査後72時間以内に排便がない場合は、病院代表番号(0463-32-0015)に電話し、平日8:30~17:00は放射線診断科受付、それ以外の時間帯及び土曜・休日は救急外来受付に繋ぐようつたえてください。
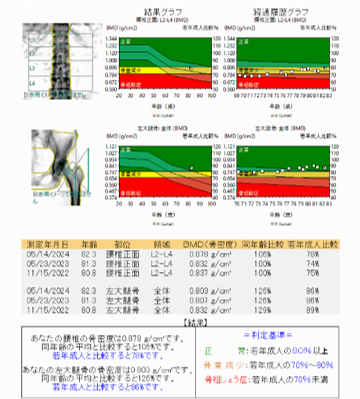
骨密度検査(骨塩定量検査)
〈概要〉
骨密度検査は、骨に含まれるミネラル成分(カルシウム等)を測定することで骨密度を数値で知ることができる検査になります。この検査は、骨量減少や骨粗しょう症の診断に役立ちます。定期的に検査を受けることで骨密度の変化を確認し、適切な治療に繋げることができます。
検査は寝台に約5分間寝ているだけで終わります。食事制限は特にありません。
当院では、主に腰椎正面と大腿骨を測定しています。
〈装置の特徴〉
骨粗しょう症ガイドラインで推奨されている腰椎正面と大腿骨の測定が短時間(約5分)で検査可能な機器(GE社:PRODIGY Fuga)を2024年8月に導入しています。少ない被ばくで再現性の高い検査が行えます。

〈検査の流れ〉
通常受付手続き(8:30~17:00)
受付
本館1階放射線診断科受付にファイルを出し、受付をします。
待合所にてお掛けになってお待ちください。
*受付時に本人確認をします。
前室移動
技師が待合所に呼びに来ます。
本人確認をした後、検査室に移動します。
必要に応じて検査着に着替えます。
*腰部と骨盤の周囲にボタンや金属がなければ着替えは不要です。
検査
寝台に仰向けで休んできただき、順次撮影を行います。
*検査時に辛いところがあれば遠慮なく技師に申し出てください。
退室
着替えて退室します。
結果をお渡ししますので、10分程度お待ちください。
その後、次の予定(他の検査・診察・会計等)にお進みください。
*お忘れ物にご注意ください。
〈注意事項〉
※以下の方は事前にスタッフにお伝えください。
- インスリンポンプや持続グルコース測定器を装着している方
*メーカー添付文書に放射線による影響が発生する可能性があるため、必ず外すよう明記されています - 妊娠の可能性がある方
- 検査に対して不安がある方
- 腰椎・股関節の手術をし、金属が入っていいる方
- 検査前1週間程度の間、バリウム検査(胃透視や注腸検査)をされた方*正しく測定できない場合があります。
核医学検査
〈概要〉
核医学検査(RIまたはアイソトープ検査とも呼ばれる)は放射線を出す薬(放射性医薬品)を体内に投与、又は経口摂取し、高感度のカメラで体内から出てくる放射線を画像化する検査です。検査対象は骨、心臓、脳、唾液腺、甲状腺、肺、肝臓、腎臓、副腎など多岐にわたり、検査目的に合わせて使用する放射線医薬品を変えています。この検査では臓器の形態だけでなく、機能の異常も画像化することができます。
使用している放射性医薬品は、副作用の報告が10万人当たり約2件と極めて少ない薬剤です。体の中に放射線を出す薬品が入りますが、放射線被ばくは低く、薬は尿又は便などで体外に排出されますので、放射線が体内に残ることはありません。
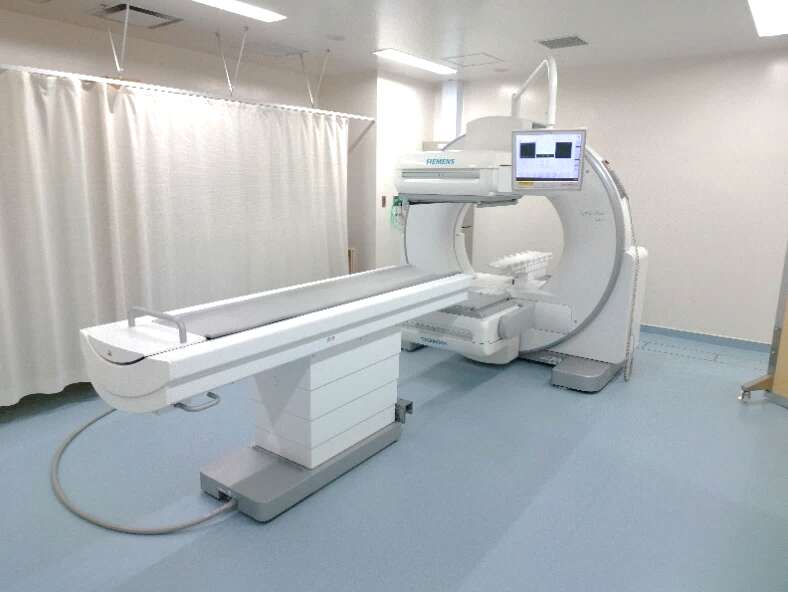
〈装置の特徴〉
高解像度・高感度の検出器を2つ搭載した装置(シーメンスヘルスケア社製:Symbia Evo Excel)です。精度の高い画像が得られ、全身を撮影することができます。

〈検査の流れ〉
通常受付手続き(8:30~17:00)
受付
新館地下1階放射線治療受付にファイルを出し、受付をします。
待合所にてお掛けになってお待ちください。
*受付時に本人確認をいたします。
前室移動
技師が待合所に呼びに来ます。
技師と一緒に検査室前に移動します。
必要があれば検査着に着替えます。
*持ち物は鍵付きのロッカーに入れられます。
検 査
本人確認をした後、検査室に入室します。
検査時間は約20~40分程です。
*検査時に痛み等があれば遠慮なく技師に申し出てください。
退 室
着替え等を行い、荷物を持って退室します。
退室後は待合所に戻らず次の予定(他の検査・診察・会計等)にお進みください。
*お忘れ物にご注意ください。
〈主な検査の紹介〉
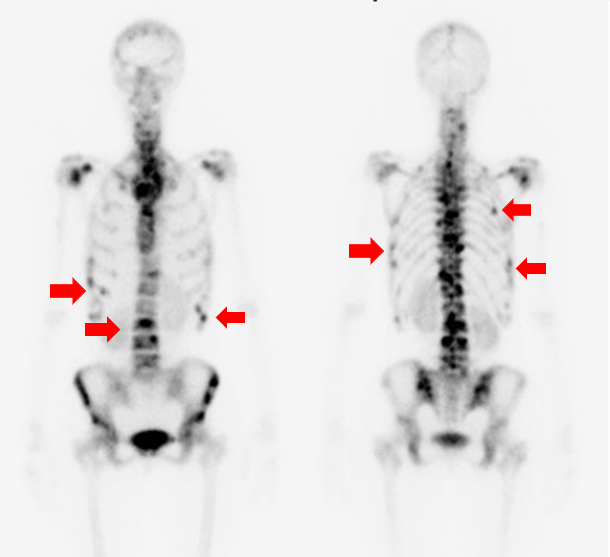
●骨シンチグラフィ
骨シンチグラフィ検査は、がんが骨へ転移しているかどうかを検出するのに頻繁に利用されますが、がんが骨に転移しているかどうかは、がんの治療を進めていくうえで重要な情報となります。
⇩拡大
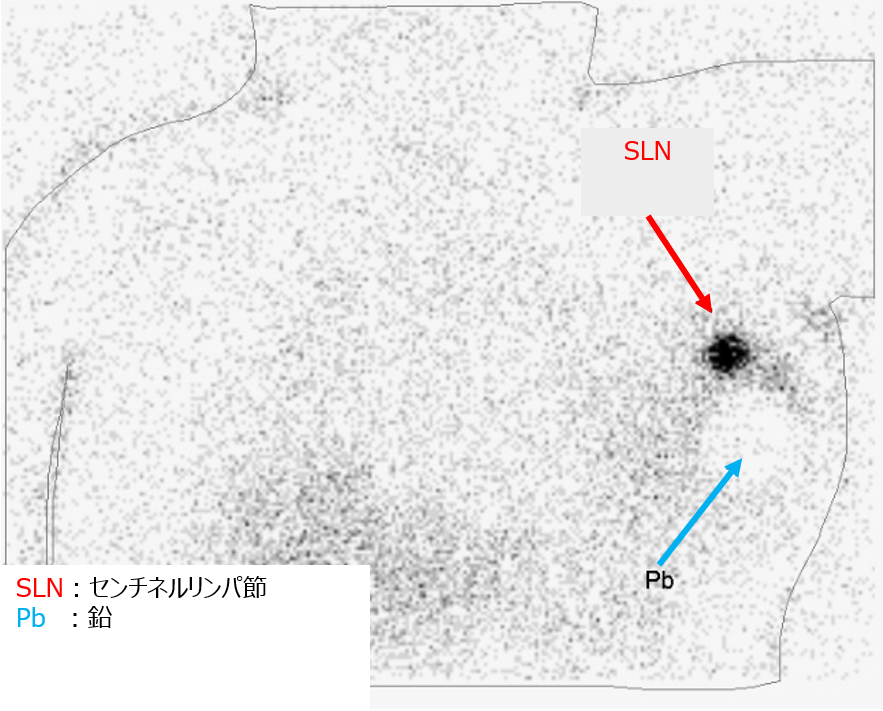
●センチネルリンパ節シンチグラフィ
センチネルリンパ節とは、がん細胞がリンパの流れに沿って最初に到達するリンパ節です。このリンパ節を手術中に取って、がん細胞がなければ腋の下のリンパ節は取らなくても良いと推奨されています(乳がん診療ガイドラインより)。
写真を見やすくするために、検査時は鉛の石を注射した箇所に置いて撮影します。
●脳血流シンチグラフィ
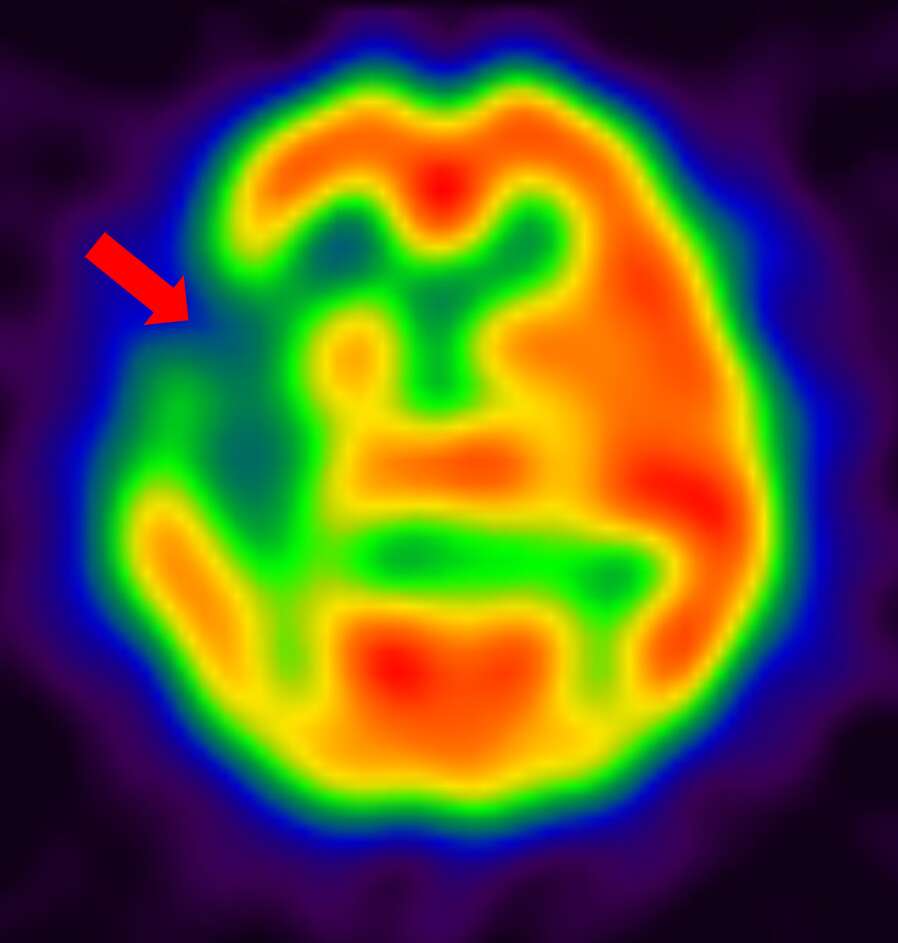
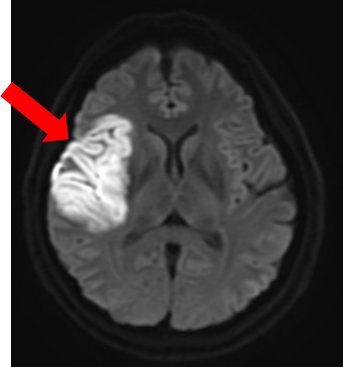
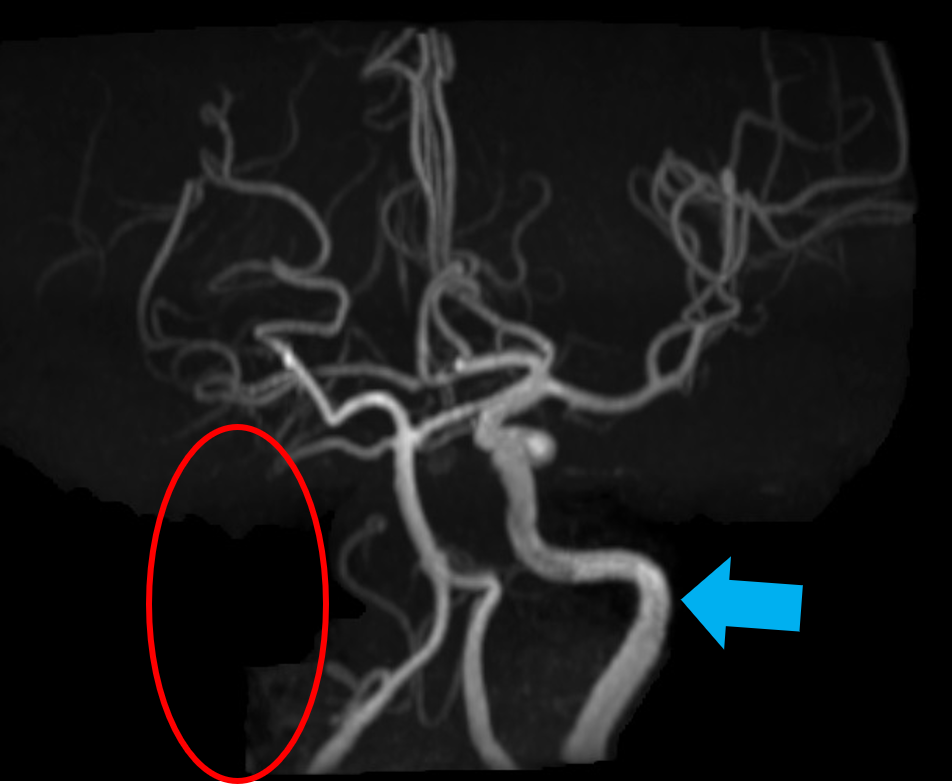
脳血流シンチグラフィは、脳にある血管の血流量を調べる検査です。脳血流を反映する薬剤を投与し、脳血流が豊富なところを赤色で、血流が乏しくなっているところを青色で表示して画像化します。
下に提示した症例は、脳梗塞を発症した患者さんの、核医学とMRI画像です。左図の脳血流シンチグラフィ画像では、画像左側が緑や青色で表示され、脳血流が低下していることが分かります。中央の画像では、脳血流が低下しているところが白く描出され、右図の脳血管を描出したMRI画像では左の脳動脈は描出(青矢印)されていますが、右の脳動脈は描出されていません(赤丸)。
〈注意事項〉
- 検査別に食事制限、前処置などが必要になります。
その際は、スタッフから指示があります。 - 検査内容によっては着替えをしていただく場合があります。
アクセサリーなども外していただく場合があります。 - インスリンポンプや持続グルコース測定器を装着している場合は、必ず外してから検査を受けていただきます。
*メーカー添付文書に放射線による影響が発生する可能性があるため、必ず外すよう明記されています。 - 小児の患者さんを検査する際に、付添人も検査室に入っていただく場合があります。
- 妊娠中、妊娠の可能性または授乳中の方は、検査を受ける前に必ずスタッフにお伝えください。
- 機器が身体の近くまで近づいて検査を行うので、圧迫感を感じる可能性があります。
狭いところが苦手な方は予めお知らせください。 - 仰向けで安静に寝ることが難しい方は事前にお知らせください。
クッションを入れるなどできるだけ楽に検査を受けられるように対応します。 - 検査日又は薬投薬日に来院できない場合は、速やかに病院へご連絡ください。(Tel : 0463-32-0015)
〈よく聞かれる質問〉
-
核医学検査を受けるのですが、放射線の量は大丈夫でしょうか?
-
体内に入った放射線を出す薬は、排泄物として体の外へ出ていきます。
身体に入っている間も徐々に弱くなります。
薬が体の外に出るまでに受けた放射線の量は、体に影響が出ることはありませんのでご安心ください。
病気を調べるために必要な検査を、適切な放射線の量で受けたとお考えください。
-
食事や飲水はとっても大丈夫でしょうか?
-
食事の制限は核医学検査の種類によって異なります。
スタッフにお気軽にお尋ねください。
なお、当日にCTやMRI等の他の検査がある場合は、そちらの指示に従ってください。
-
普段から服用している薬は飲んでいても大丈夫でしょうか?
-
核医学検査の種類によっては、服用を制限していただく場合があります。
予め主治医にご確認ください。
-
授乳中に核医学検査を行うことになりました。検査後は授乳しても大丈夫でしょうか?
-
母乳に放射性物質が混入する可能性があるため、一定期間は授乳を控えていただく必要があります。
検査前にスタッフにご相談ください。
-
子どもが核医学検査を行います。被ばくは大丈夫でしょうか?
-
使用するお薬は成人の患者さんに使用する量と比べ、お子さんの年齢と体格に見合った量まで減量して検査を行います。
目安としては、成人の10分の1程度です。
成人よりも低被ばくで検査できますので、ご安心ください。
-
注射してからすぐに検査を行ってほしい。
-
検査の種類によって異なりますが、核医学検査のほとんどがすぐに検査をすることができません。
それは、投与するお薬が目的の体内にいきわたるまでに時間を要するためです。
待ち時間が長い場合は、一旦外出していただいても構いません。
検査時にスタッフにご相談ください。
-
都合が悪くなったため検査をキャンセルしたい。
-
当院(Tel : 0463-32-0015)へ連絡していただき、予約した診療科に検査をキャンセルする旨をお伝えください。
注射もしくは、内服による薬剤の投与を行った後は検査のキャンセルはできません。
可能であれば、予定を変更して検査を行いますので、早めにお申し出ください。
放射線治療
〈概要〉
放射線治療は、手術・化学療法と共にがん治療の一つとして普及しています。
放射線治療は、他の治療法よりも痛みや副作用が小さく、体への負担が少ないことがメリットになります。
放射線治療はがんだけでなく、脳腫瘍などの悪性腫瘍、ケロイドなどの良性疾患も治療対象になります。
通院して行うことも可能なので、仕事をしながら治療を受けることも可能です。
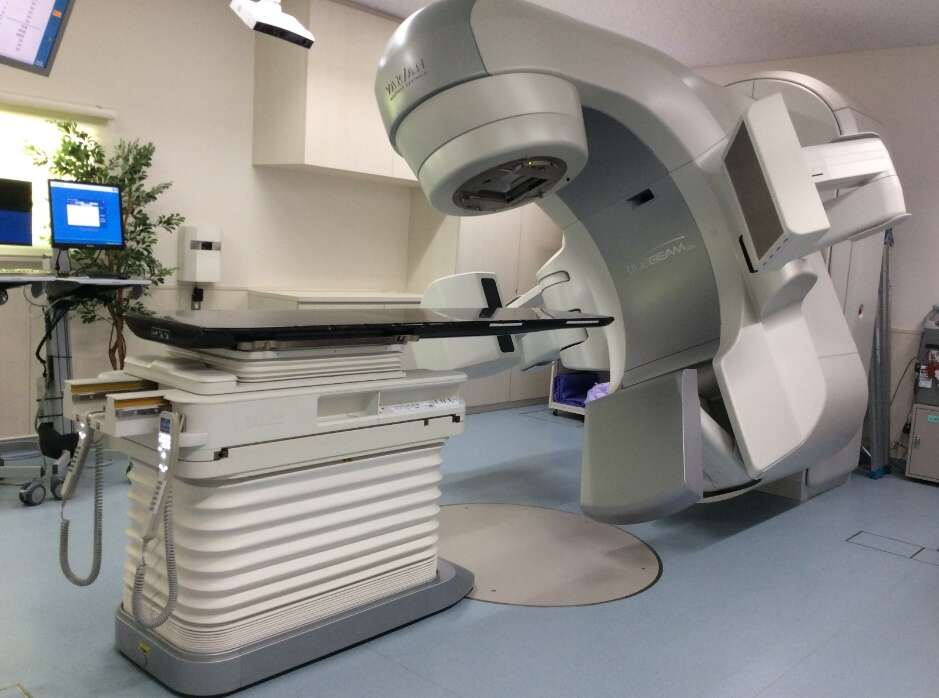
〈治療機器の特徴〉
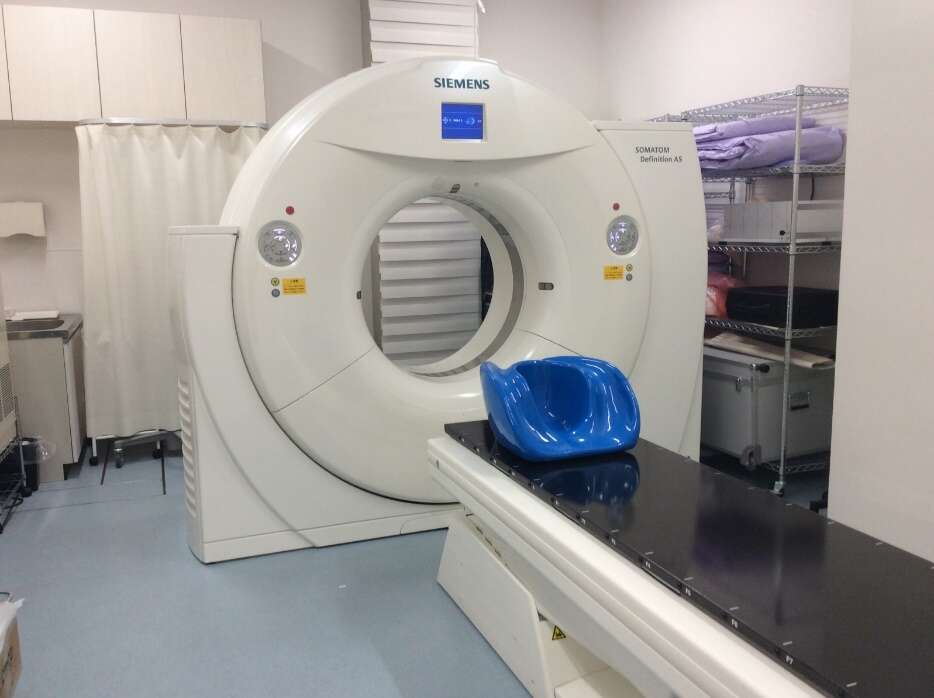
体の位置を正確に合わせてから短時間で正確に放射線を照射可能な装置(放射線治療装置 Varian社 『True beam STx』)を導入しています。治療計画通りの高精度な放射線治療を提供しています。
治療計画を作成するために必要なCT画像を撮影する装置(Siemens社 CTシミュレーター)です。
放射線治療中の姿勢を決めて、その姿勢のままCT撮影を行います。
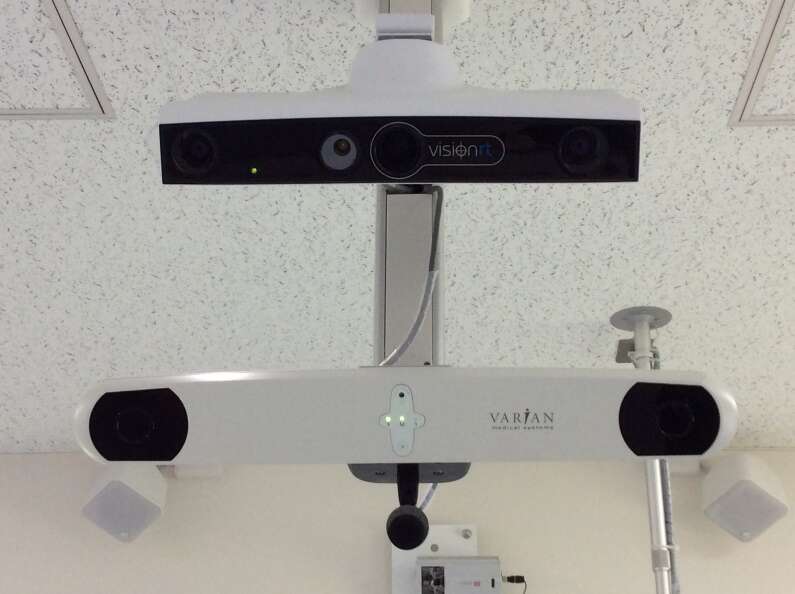
治療室内にある三つのカメラから赤外線を当て、体の表面を立体的にとらえて表示する機器(VisionRT社:AlignRT)です。
放射線治療は通常、十数回に分けて治療しますので、毎回体の位置を正確に合わせることが重要です。
この機器を用いることで、被ばくを伴わずに位置照合をすることが可能です。
初めに撮影したCTと同じ体位になっていれば『緑色』で、あっていない場合は『赤色』で表示されます。
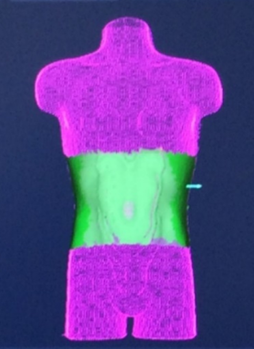
治療部位が『緑色』に表示されるまで技師が位置合わせを行います。
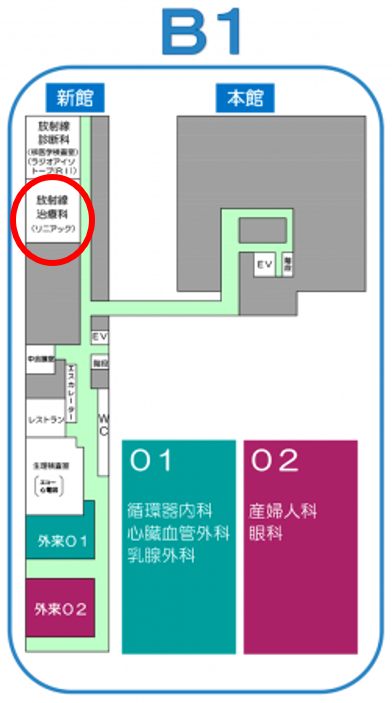
〈治療室案内〉
放射線治療室は新館地下1階(B1)にあります。来院した際は、受付にお声がけください。

〈治療までの流れ〉
通常受付手続き(8:30~17:00)
受付
新館地下1階放射線治療受付にファイルを出し、受付をします。
待合所にてお掛けになってお待ちください。
*受付時に本人確認をします。
診察
放射線治療科医師技師の診察を受けます。
当日又は1週間以内にCTシミュレーターによる位置決めを行います。
位置決め
治療の時に、毎回同じ姿勢になるように固定具などを作成します。
その後、そのまま撮影します。
治療計画
CT画像をもとに、放射線治療医が治療計画を立てます。(通常1週間前後かかります)
治 療 前
治療室に入る前に、本人確認をします。
支度をして、放射線技師が位置合わせを行います。
治 療 中
治療中は痛みや熱を感じることもありませんので、そのまま動かないようにしてください。
放射線技師が治療の部屋をモニターで確認しながら、安全に治療ができるようにしています。
治 療 後
治療が終わりましたら、支度をして退室となります。
〈よく聞かれる質問〉
-
治療は毎日ありますか?ゴールデンウイークや年末年始などの長期連休は治療するのでしょうか?
-
平日は毎日治療を行います。
土日祝日はお休みになります。
最低でも週3~4回治療をしないと治療効果に影響が出る可能性がありますので、場合によっては長期連休中(年末年始含む)でも治療することがあります。
-
1回の治療時間はどのくらいですか。
-
治療室に入室してから退室するまで約15~20分程度です。
-
放射線が出ている時間はどのくらいですか。
-
合計で約1~2分程度です。ほとんどが、病変部の位置合わせや機械が動く時間です。
-
治療時間の変更は可能ですか?
-
時間の調整は可能です。
治療が始まる前に毎日の治療時間を決めます。
ご希望に添えないこともありますが、なるべく近い時間に調整します。
治療の期間が長いので、途中で他の外来の診察がある等、何かしら予定が入る場合もあるかと思います。
その際はスタッフにお伝えいただければ、日毎に調整いたします。